Аллергия у детей на руках: Аллергия у детей — причины, симптомы, виды, методы диагностики и лечения аллергии у ребенка в Москве в детской клинике «СМ-Доктор»
Сыпь у ребёнка на ногах и руках
СЫПЬ У РЕБЕНКА НА НОГАХ И РУКАХ БЕЗ ТЕМПЕРАТУРЫ, С ТЕМПЕРАТУРОЙ, ЧЕШЕТСЯ, НЕ ЧЕШЕТСЯ
Дети — это самые любимые, беззащитные человечки. Именно от взрослых зависит порою здоровье малыша. Наше внимание им необходимо в первую очередь. Кожа у детей еще несовершенна и очень восприимчива к разным инфекциям. Так, появление сыпи на руках и ногах может оказаться невинным проявлением, а может быть сигналом опасного заболевания. Ниже рассмотрим, по какой причине может появиться сыпь у ребенка и как действовать в этой ситуации.
Сыпь — что это такое?
Что же представляет собой такое явление? Сыпь — это патологические изменения кожных покровов, слизистых оболочек, которые отличаются от нормальной кожи внешним видом, структурой, цветом. Она может быть первичной и вторичной, то есть появляться на месте прежних высыпаний. Сочетание первичных и вторичных элементов определяют картину сыпи при заболевании. Это может быть реакция на какой-то аллерген, а может оказаться, что сыпь — это признак какого-либо заболевания.
Виды
Оказывается, высыпания бывают различной природы и типа. Выделяют первичные и вторичные высыпания. Такой бывает сыпь у ребенка на ногах и руках:
- Бугорки — не имеют полости, располагаются глубоко в дерме, до 1 см в диаметре. При этом окрас и рельеф кожи отличен. Могут после себя оставлять шрамы, перерастать в язвы.
- Волдыри — без полости, имеют размытые очертания и розовый цвет. Появляются из-за отека сосочкового слоя дермы. Проходят бесследно, чешутся.
- Папулы или узелки — не имеют полости. Могут быть воспалены или нет, окраска изменена. Проходят, не оставляя следов
- Пузырьки — имеют дно, покрышку, полость. После того как их раскрывают, может образоваться эрозия.
- Пустулы или гнойнички — имеют внутри гной. Могут быть поверхностными или глубокими.
- Розеола представляет собой пятна розового цвета неправильной формы. При растягивании кожи пятно исчезает.
Если сыпь появилась вторично, то могут образовываться:
- Рубцы.
- Ссадины.
- Трещины.
- Чешуйки.
- Эрозии.
- Язвы.
Диагностика
Если появилась сыпь у ребенка на ногах и руках, нужно срочно обратиться за помощью к педиатру и врачу-дерматологу. Сначала доктор должен внимательно изучить:
- Вид.
- Форму.
- Цвет.
- Количество.
- Характер высыпаний.
- Также важна локализация сыпи.
Далее выясняется:
- Наличие или отсутствие лихорадочного состояния.
- Какие инфекционные заболевания перенесены.
- Какие имеются наследственные недуги.
- Склонность к аллергии.
- Светочувствительность.
Как правило, сыпь — не основное заболевание, а является симптомом какой-либо болезни. Она выступает знаком того, что в организме произошел сбой. Чтобы установить причину такого проявления, врач назначает анализы. В первую очередь — анализ крови и мочи. Также возможно проведение анализа секрета гнойников. После осмотра и анализа врач назначает лечение. Каковы могут быть причины того, что появилась сыпь у ребенка на ногах и руках?
Чтобы установить причину такого проявления, врач назначает анализы. В первую очередь — анализ крови и мочи. Также возможно проведение анализа секрета гнойников. После осмотра и анализа врач назначает лечение. Каковы могут быть причины того, что появилась сыпь у ребенка на ногах и руках?
Источники проблемы
Для детского организма сыпь — это очень важный симптом проявления некоторых заболеваний, поэтому важна консультация врача. Причины ее могут быть следующими:
- Аллергические заболевания.
- Инфекционные.
- Паразитные инфекции.
- Сосудистые заболевания и болезни крови.
- Нарушения правил гигиены.
Если сыпь сопровождает инфекционное заболевание, непременно будет повышена температура тела. Имеются и другие признаки, это могут быть:
- Кашель.
- Ринит.
- Боль в горле.
Давайте рассмотрим некоторые заболевания, которые сопровождаются, помимо сыпи, еще и температурой.
Сыпь с повышенной температурой
Когда в организм попадает инфекция, первая его реакция — температура. Кожные высыпания могут появиться как вместе с температурой, так и без нее. Существует несколько инфекционных заболеваний, признаком которых является сыпь.
К этой группе относят:
- Ветряную оспу.
- Краснуху.
- Скарлатину.
- Корь.
- Энтеровирусную инфекцию.
- Менингококцемию.
Каждой болезни характерны свои особенности распространения высыпаний. Особенно это касается детских заболеваний. Рассмотрим, при каких из них выступает сыпь у ребенка на ногах и руках, а также на теле и лице.
Ветрянка
Эта болезнь у детей встречается чаще всего. От нее не делают прививок. Первый признак этого заболевания — появление красных пятнышек, которые очень быстро переходят в стадию волдырей. Помимо волдырей на лице, голове, теле, также есть сыпь у ребенка на ногах и руках. Температура повышена, некоторое время малыш может испытывать слабость, головную боль.
Температура повышена, некоторое время малыш может испытывать слабость, головную боль.
Если волдырь содрать, то остаются рубцы. Основная проблема этого заболевания в том, что сыпь у ребенка на руках и ногах чешется, возникает риск занесения инфекции. Доктор может назначить препараты, снимающие зуд.
Краснуха
Это заболевание протекает с повышенной температурой. У старших детей возможны суставные боли, общая интоксикация. Высыпания показываются в 1-й день или на вторые сутки. Сначала — на лице, шее, туловище, далее распространяется мелкая сыпь у ребенка на руках и ногах, преимущественно на сгибах. Чем младше ребенок, тем легче протекает это заболевание. Однако у подростков возможны осложнения, такие как энцефалит, менингоэнцефалит. Особенно опасно это заболевание для беременных женщин, возможны пороки развития плода. Также запрещена вакцинация пациентам с ослабленным иммунитетом. Однако краснуха протекает легче, чем скарлатина.
Корь
Опасное инфекционное заболевание, легко передается по воздуху при незначительном контакте с носителем инфекции
От кори существует прививка. Это заболевание сопровождается интоксикацией организма. Присутствуют симптомы, характерные для простуды, — кашель, слезотечение, чиханье. Температура повышается до высоких значений. Высыпания начинаются со слизистой щек, далее переходят на лицо, все туловище, на конечности (в виде папул, возвышающихся над кожей). Опасно осложнениями на бронхи, может вызвать пневмонию.
Это заболевание сопровождается интоксикацией организма. Присутствуют симптомы, характерные для простуды, — кашель, слезотечение, чиханье. Температура повышается до высоких значений. Высыпания начинаются со слизистой щек, далее переходят на лицо, все туловище, на конечности (в виде папул, возвышающихся над кожей). Опасно осложнениями на бронхи, может вызвать пневмонию.
Скарлатина
Это инфекционное заболевание, передающееся воздушно-капельным путем, через грязные руки, предметы. Начинается с боли в горле, озноба. Затем появляется мелкая сыпь у ребенка на руках и ногах с температурой. Чаще всего в местах сгибов рук, ног. Затем сыпь распространяется на лицо, шею, туловище. Источник высыпаний — стрептококк. Начинает болеть горло, что очень схоже с вирусной инфекцией. Главным для определения является язык. Он будет малинового цвета. Как только температура начнет снижаться, начинается пластинчатое шелушение кожи рук и ног. При этом заболевании очень важно соблюдать постельный режим и питьевой. Для лечения обязательны антибиотики. Возможны осложнения на сердце и почки.
Для лечения обязательны антибиотики. Возможны осложнения на сердце и почки.
Энтеровирусная инфекция
Этим заболеваниям подвержены дети дошкольного возраста. Появляется сыпь у ребенка на ногах и руках без температуры. Она, как правило, не чешется
Ребенок может быть здоров или наблюдается повышение температуры до незначительных показателей в течение одного, двух дней. Это происходит вследствие несовершенства, восприимчивости детской кожи.
Менингококцемия
Это очень опасное заболевание. Температура повышается до высоких значений за короткий промежуток времени. Появляется сыпь у ребенка на ногах и руках (не чешется) в виде геморрагии неправильной формы, а также есть на ягодицах. При обнаружении таких высыпаний нужно срочно вызвать врача и определить ребенка в реанимацию.
Геморрагический васкулит
Для этой болезни характерна сыпь у ребенка на руках и ногах с температурой, преимущественно в районе сгибов. Вначале появляются маленькие пузырьки или уплотнения, затем сыпь краснеет, приобретает цвет ржавчины и совсем проходит. Считается, что заболевание может быть вызвано аллергией, травмой, выступать следствием острых инфекционных заболеваний, таких как ангина, фарингит. Сопровождается повышением температуры, суставными болями. При молниеносном течении этого заболевания возможен летальный исход. Необходимо внимательно отнестись к лечению.
Вначале появляются маленькие пузырьки или уплотнения, затем сыпь краснеет, приобретает цвет ржавчины и совсем проходит. Считается, что заболевание может быть вызвано аллергией, травмой, выступать следствием острых инфекционных заболеваний, таких как ангина, фарингит. Сопровождается повышением температуры, суставными болями. При молниеносном течении этого заболевания возможен летальный исход. Необходимо внимательно отнестись к лечению.
Высыпания неинфекционного происхождения с зудом
Существует ряд болезней, при которых высыпания сильно чешутся. Например, при чесотке появляется сыпь у ребенка на ногах и руках без температуры, чаще всего на сгибах между пальцами. Как правило, она сильно чешется, особенно в ночное время. Также при гельминтозах высыпания чешутся
Присутствие на коже грибка у детей — одна из причин высыпаний в виде пузырей, эрозий, красных пятен. Места локализации грибка, как правило, на ногах, ладонях, стопах, запястьях. Особенно быстро распространяется сыпь на влажных участках кожи. Может легко передаваться через соприкосновения с зараженным объектом. Особенно часто заражения происходят в местах, где влажная среда (душ, ванная). Сопровождается заболевание сильным зудом без температуры.
Может легко передаваться через соприкосновения с зараженным объектом. Особенно часто заражения происходят в местах, где влажная среда (душ, ванная). Сопровождается заболевание сильным зудом без температуры.
Мелкая сыпь без зуда
Если появилась мелкая сыпь у ребенка на руках и ногах, не чешется, возможно, на начальной стадии развития находится псевдотуберкулез. Эта болезнь передается грызунами — после контакта с вещами, к которым они имели доступ. Данная болезнь появляется у детей очень редко, но все-таки она существует.
Если ребенок родился с врожденным сифилисом, был инфицирован внутриутробно, сыпь может появляться время от времени, не беспокоя его. Это папулы с гнойничковым стержнем. Такие высыпания не сопровождаются зудом и температурой. Также мелкая сыпь может быть результатом наследственного инфекционного заболевания, такого как псориаз. У детей до 2-х лет оно бывает редко, однако в более старшем возрасте риск развития, имея наследственность, вполне возможен.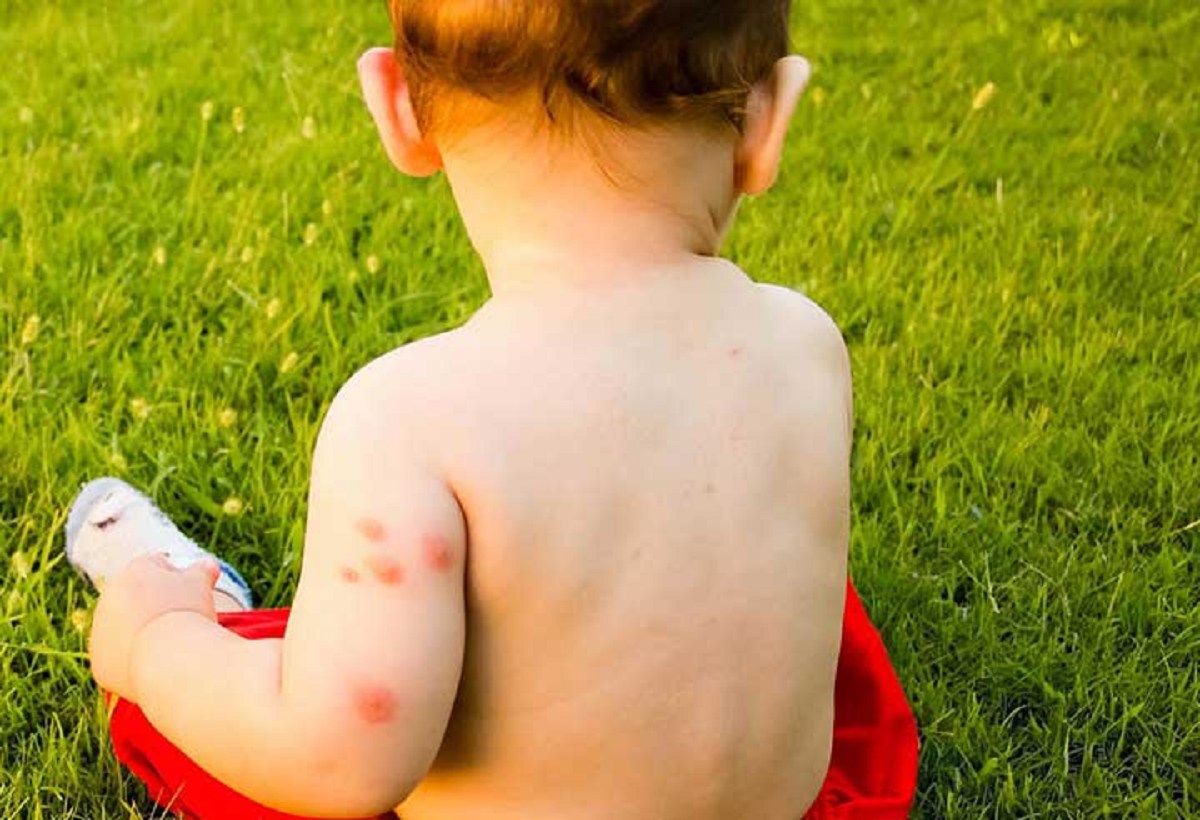 Начинается с мелкой сыпи в виде сухих бляшек круглой и овальной формы красно-розового цвета, сверху заметно шелушение. Распространяется на обширных участках кожи, в области коленок, локтей, голове — это характерный признак псориаза. Такая сыпь не зудит. У младенцев может появиться и пройти, а в более взрослом возрасте — вновь вернуться.
Начинается с мелкой сыпи в виде сухих бляшек круглой и овальной формы красно-розового цвета, сверху заметно шелушение. Распространяется на обширных участках кожи, в области коленок, локтей, голове — это характерный признак псориаза. Такая сыпь не зудит. У младенцев может появиться и пройти, а в более взрослом возрасте — вновь вернуться.
Аллергическая реакция
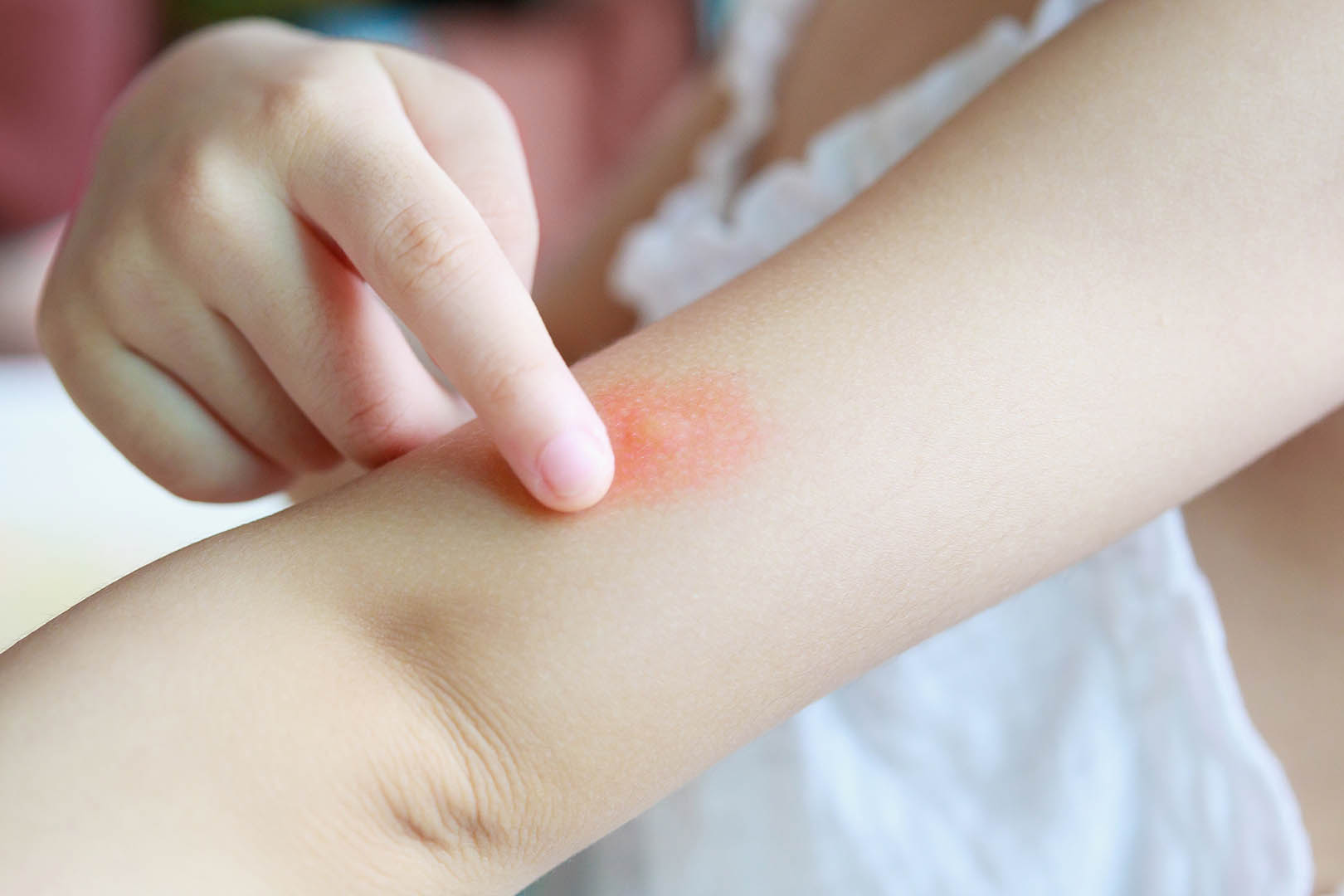
При аллергическом дерматите, помимо высыпаний на лице, туловище, может быть сыпь у ребенка на ногах и руках. Фото наглядно демонстрируют проявление аллергической реакции. Высыпания могут присутствовать как на небольшом участке кожи, так и на обширном. Как правило, сопутствующие признаки — шелушение и сильный зуд. Температура тела при этом остается в пределах нормы, интоксикации организма не происходит. Такая реакция возможна на продукты питания, бытовую химию, лекарственные препараты. Если у ребенка есть аллергия, нужно быть крайне осторожным с аллергенами, исключить их по возможности из рациона, так как есть риск отека Квинке. Возможны остановка дыхания, отек гортани.
Возможны остановка дыхания, отек гортани.
Крапивница — мелкая сыпь — может быть реакцией на температурные факторы, холод, солнце.
Что нельзя делать при обнаружении сыпи у ребенка
Прежде всего, строго запрещено в ситуациях, когда вы увидели высыпания на теле своего малыша:
- Выдавливать гнойнички.
- Вскрывать пузыри.
- Обрабатывать зеленкой или другими средствами до осмотра врача.
- Заниматься самолечением.
Если сыпь у ребенка на руках и ногах чешется, не давайте ему ее расчесывать. При обнаружении сыпи необходимо ограничить контакты с другими, так как болезнь может оказаться заразной. Как мы убедились ранее, сыпь может быть важным симптомом или результатом заболевания. Обязателен осмотр врача для постановки правильного диагноза и назначения соответствующего лечения, чтобы исключить возможные осложнения.
Терапия
Лечение высыпаний – это, прежде всего, устранение заболевания, которое вызвало их. При инфекционных недугах рекомендовано соблюдение постельного режима, прием жаропонижающих средств, антигистаминных препаратов, обработка высыпаний. Если есть необходимость, назначается прием антибиотиков (для исключения развития побочных эффектов). Аллергики должны обязательно наблюдаться у врача-аллерголога. Необходимо исключить аллергены из своего рациона. А также следует соблюдать предписания врача, принимать антигистаминные препараты или глюкокортикостероиды. При грибковых заболеваниях или чесотке необходимо наблюдение у врача-дерматолога.
При инфекционных недугах рекомендовано соблюдение постельного режима, прием жаропонижающих средств, антигистаминных препаратов, обработка высыпаний. Если есть необходимость, назначается прием антибиотиков (для исключения развития побочных эффектов). Аллергики должны обязательно наблюдаться у врача-аллерголога. Необходимо исключить аллергены из своего рациона. А также следует соблюдать предписания врача, принимать антигистаминные препараты или глюкокортикостероиды. При грибковых заболеваниях или чесотке необходимо наблюдение у врача-дерматолога.
Профилактика сыпи
Кожа в детском возрасте еще не адаптирована к проявлениям внешней среды, поэтому ей требуются особое внимание и забота. Прежде всего, необходимо соблюдать правила гигиены. Родителям следует позаботиться о том, чтобы были сделаны все необходимые прививки от опасных заболеваний. Если ваш малыш страдает проявлением аллергии, обязательно наблюдайтесь у врача-аллерголога. Правильное лечение, наблюдение помогут перерасти ребенку этот сложный период.
Не оставляйте появившуюся сыпь, даже незначительную, без внимания!
Вопросы врачу аллергологу
— отвечает Кудряшова Людмила Анатольевна, врач высшей категории, заведующий инфекционно-боксированным отделением, аллерголог.
15 ноября 2017г., Евгения написала: Здравствуйте. У моего ребенка поставлен диагноз атопический дерматит в вашей больнице. Мы были на приеме в 6 месяцев. Нам прописали из еды безмолочные каши (кукуруза, рис, греча), овощи (кабачок, цветная капуста, патиссон), мясо (ягненок, кролик, ягненок). Покраснения в области шеи, под коленками у ребенка прошли, так как мы проделали курс лечения. Я хотела бы узнать, что можно кроме этой пищи ввести в рацион ребёнку?
Ответ Зверевой Е.А., врача аллерголога консультативно-диагностической поликлиники: Уважаемая Евгения, для решения вопроса о расширении меню Вашему ребенку с введением новых продуктов прикорма необходима очная консультация врача аллерголога-иммунолога. Записать ребёнка на консультацию Вы можете по тел. (8172) 71-26-33.
Записать ребёнка на консультацию Вы можете по тел. (8172) 71-26-33.
13 июня 2017г., Оксана написала: Здравствуйте! Сыну в месяц поставлен диагноз атопический дерматит. На тот момент мы были на ГВ. Высыпания были на лице, голове, ушах и плечах. Сейчас ему 4 месяца, мы на смеси полностью, но высыпания продолжаются. Хотя теперь только на щечках. Но появились покраснения под коленками и на шее род подбородком. Врач наш никаких рекомендаций не даёт. Что нам делать? Куда обращаться? Какие может анализы сдать? Может смесь сменить? Сейчас кушает нестожен. Но мы пробовали и гипоаллергенную. Прикорм вводить не можем, потому как боюсь что не замечу высыпания на новый продукт.
Ответ Зверевой Е.А., врача аллерголога консультативно-диагностической поликлиники: Уважаемая Оксана, в Вашем случае необходима очная консультация, по результатам которой, будет определен объем необходимого лабораторного обследования Вашего ребенка (при необходимости), а также будут даны рекомендации. Записаться на прием можно по тел. (8172) 71-26-33. При себе иметь направление от педиатра, результаты общего клинического обследования (общий анализ крови с формулой, кал на яйца глист, цисты лямблий, соскоб на энтеробиоз), пелёнку.
Записаться на прием можно по тел. (8172) 71-26-33. При себе иметь направление от педиатра, результаты общего клинического обследования (общий анализ крови с формулой, кал на яйца глист, цисты лямблий, соскоб на энтеробиоз), пелёнку.
4 мая 2016г., Анна написала: Здравствуйте! Моей дочке 4 года, мы мучаемся с аллергией. Я думаю, что на какой-то краситель, который содержится во многих продуктах. Выходят пятна сухие и выпуклые, на одних и тех же местах, под коленями, на попе, на писе, на одном локте и на одном плече. Сами половые губы краснеют… Лежали в год с крапивницей в больнице, оказалось что у нас ещё на супрастин аллергия((( можно ли вообще от неё избавиться? Что делать?
Ответ: Уважаемая Анна! В вашем случае нужна очная консультация врача-аллерголога для смотра ребенка. Объем рекомендаций будет определяться поставленным диагнозом.
16 февраля 2016г., Екатерина написала: Здравствуйте, Людмила Анатольевна! Хочу начать с того, что у моего ребенка с рождения не было аллергии ни на что, мы даже малину и клубнику и помидоры кушали, только когда подбирали смесь. Осенью прошлого года мы болели гриппом две волны, мы лежали в больнице и нам кололи антибиотики, на которые у нас высыпала ужасная аллергия. Нам кололи преднизолон, супрастин нам не помогал. С этого момента мы страдаем аллергическими высыпаниями. Мы восстанавливали микрофлору. Но ничего не помогает. Аллергического из еды ничего не даю, но, мне, кажется, уже от любого продукта может высыпать. Сыпь до конца не проходит. Сейчас стала совсем другой. Сегодня утром отекла верхняя часть лица, вызвала скорую нам укололи преднизолон. От аллергии даю зиртек. Слезно Вас прошу, помогите нам. Мы живем не в Вологде, поэтому скажите, когда может можно к Вам приехать? Пожалуйста, помогите нам решить нашу проблему.
Осенью прошлого года мы болели гриппом две волны, мы лежали в больнице и нам кололи антибиотики, на которые у нас высыпала ужасная аллергия. Нам кололи преднизолон, супрастин нам не помогал. С этого момента мы страдаем аллергическими высыпаниями. Мы восстанавливали микрофлору. Но ничего не помогает. Аллергического из еды ничего не даю, но, мне, кажется, уже от любого продукта может высыпать. Сыпь до конца не проходит. Сейчас стала совсем другой. Сегодня утром отекла верхняя часть лица, вызвала скорую нам укололи преднизолон. От аллергии даю зиртек. Слезно Вас прошу, помогите нам. Мы живем не в Вологде, поэтому скажите, когда может можно к Вам приехать? Пожалуйста, помогите нам решить нашу проблему.
Ответ: Уважаемая Екатерина, чтобы решить Вашу проблему, необходима очная консультация с осмотром ребенка. Запишитесь на прием в платном отделе нашей больницы, (контактные телефоны указаны на сайте). На консультацию обязательно привезите амбулаторную карту.
12 ноября 2015г. ,Маргарита написала: Добрый день. У дочери аллергический насморк. Сдавали кровь на гормоны есть сотые показатели на домашних животных и позднецветущие растения остальное всё по нулям. Хочу сдать пробы. С какого возраста их берут нам уже исполнилось 5 лет.
,Маргарита написала: Добрый день. У дочери аллергический насморк. Сдавали кровь на гормоны есть сотые показатели на домашних животных и позднецветущие растения остальное всё по нулям. Хочу сдать пробы. С какого возраста их берут нам уже исполнилось 5 лет.
Ответ: Уважаемая Маргарита! Аллергообследование можно проводить с 3-х лет. Объем обследования определяет врач-аллерголог. Если есть у ребенка аллергический ринит – до аллергообследования целесообразно сдать: мазки из носа на эозинофилы (сдаются в любой лаборатории) и кровь на Ig E – общий (если не сдан).
2 ноября 2015г., Елена написала: Здравствуйте, дочке 14 лет, в 2014 году поставлен диагноз — бронхиальная астма на фоне аллергии, можно ли пройти курс процедур в барокамере?
Ответ: Уважаемая Елена, пройти курс процедур в барокамере можно и нужно – хорошо помогает для лечения бронхиальной астмы, но ребенок должен быть абсолютно здоров – без кашля, насморка, температуры.
19 октября 2015г., Мария написала: Подскажите пожалуйста во время купания у ребенка на лице появляются белые пятна, выйдем из ванны сразу проходят? в чем причина?
Ответ: Уважаемая Мария, чтобы определить причину пятен, необходимо назначить обследование. Для этого нужен осмотр этих пятен (хотя бы фото).
9 ноября 2014 г., Татьяна написала: Здравствуйте. Подскажите, пожалуйста. Ребёнку 6 лет. Мучает затяжной сухой кашель, особенно после физических нагрузок. Признаков простудных заболеваний педиатр не обнаружила. А так болеет часто, долго кашляет. На руке периодически обостряется сыпь. Что нам нужно сделать, какие анализы сдать? Спасибо.
Ответ: Уважаемая Татьяна, в данном случае сначала необходима консультация пульмонолога или аллерголога (с амбулаторной картой). Объем исследований будет определен в ходе консультации.
8 октября 2014г., Ирина написала: Здравствуйте. Малышу 2 года 1 месяц. В октябре 2013 года переболел лямблиозом (лечились всей семьей 3 месяца), после этого, началась лактозная непереносимость, проявляющаяся в виде рвоты после приема любого продукта, при исключении молочных продуктов — рвота прекращалась. Поэтому до сих пор кормлю грудью (в основном ночью), чтобы был источник молока. Велико ли значение кормления грудью для иммунитета ребенка в таком возрасте, и какие есть альтернативы грудному молоку? Все доступные смеси содержат лактозу. До лямблиоза проблем с лактозой не было. Употребляли все молочные продукты. Спасибо.
Поэтому до сих пор кормлю грудью (в основном ночью), чтобы был источник молока. Велико ли значение кормления грудью для иммунитета ребенка в таком возрасте, и какие есть альтернативы грудному молоку? Все доступные смеси содержат лактозу. До лямблиоза проблем с лактозой не было. Употребляли все молочные продукты. Спасибо.
Ответ: Уважаемая Ирина, грудное вскармливание в Вашей ситуации неактуально, В настоящее время существуют детские молочные адаптированные смеси без молочного сахара – лактозы. В названии их должен быть термин «безлактозная», например: «Нутрилак №2 безлактозный» или «Нутрилон №2 безлактозный» и другие. Но лучше по проблемам Вашего ребенка проконсультироваться у гастроэнтеролога.
31 марта 2014г., Юлия написала: моему ребёнку 12 лет. аллергия началась 2 года назад. нам ставят диагноз физическая крапивница, прошлым летом у нас был отёк Квинке, у нас аллергия на температурные режимы на + и – температуры. определённого диагноза нам так и не поставили, так как на физические нагрузки у нас тоже идёт отёк Квинке. что дальше делать?
что дальше делать?
Ответ: Уважаемая Юля. Крапивница и отек Квинке – это острые аллергические реакции. Они могут возникнуть от многих разных внешних причин. Физическая, холодовая, тепловая крапивница – заболевания, которые требуют более тщательного выяснения причины. Если при обследовании у участкового педиатра причина не найдена, необходима консультация аллерголога. Возможно обследование в стационаре.
18 марта 2014г., Елена написала: Здравствуйте! Сыну 16лет, 2 недели проходил лечение у врача дерматолога по поводу аллергического дерматита, анализы на лямблии остриц, на аллергены не делали анализ, выписали из стационара в неудовлетворительном состоянии, зуд и отек кожного покрова появляется внезапно, затем бесследно исчезает, и так несколько раз в сутки, зуд может возникнуть даже если произошел контакт кожи с любым предметом, антигистаминные средства мало помогают. Подскажите какие еще надо сдать анализы, кроме на аллергены, паразитов и сахар? Какой предварительно может быть диагноз, смотрели по интернету диагностику, очень по симптомам похоже на дермографизм. Ждем с нетерпением ответа, спасибо.
Ждем с нетерпением ответа, спасибо.
Ответ: Уважаемая Елена, чтобы назначить объем обследования, необходим осмотр ребенка и сбор анамнеза. Без осмотра и обследования диагноз не ставится – не окончательный, не предварительный. Сведения из интернета – только для общего развития. Дермографизм – это симптом, а не диагноз. Аллергический дерматит – заболевание полиэтиологичное. Начало обследования должен определить педиатр, затем консультации узких специалистов: аллерголог, дерматолог, если потребуется – гастроэнтеролог.
22 января 2014г., Юлия написала: Здравствуйте! Моему сыну 5 лет недавно начали выступать красные пятна на руках и ногах, ходили к дерматологу сказала пять дней пропить супрастин а пятна мазать геоксизоновой мазью. Сначала все проходило а сейчас снова началось, подскажите что делать?
Ответ: Уважаемая Юлия, кожу у ребенка надо смотреть. Если дерматолог смотрел, значит должен быть диагноз, следовательно назначено лечение. Если заболевание продолжается, Вы можете повторно обратиться на прием участкового педиатра (дерматолога) для коррекции лечения или дополнительного обследования, что будет назначено во время приема. При необходимости, специалист может направить Вас на стационарное лечение.
Если заболевание продолжается, Вы можете повторно обратиться на прием участкового педиатра (дерматолога) для коррекции лечения или дополнительного обследования, что будет назначено во время приема. При необходимости, специалист может направить Вас на стационарное лечение.
16 января 2014г., Екатерина написала: Здравствуйте. Сыну 5 лет. 3 дня как насморк и красные, слезятся глаза. Ночь и с утра чихание. Ходили к Лор-врачу, сказали аллергия ищите на что, прописали фенестил каплями и виброцил. Что можете вы сказать по этому поводу?
Ответ: Уважаемая Екатерина, чтобы решить аллергический ринит или нет, необходима очная консультация врача-аллерголога, который определит требующийся объем обследования и назначит лечение.
17 октября 2013г., Елена написала: Здравствуйте. Дочке 2 года, полтора месяца насморк, улучшения наступают на 1-2 дня, выделения бывают желто-зеленые или просто прозрачные, недавно появился кашель, краснеют и немного гноятся глаза. Лечение педиатра( диоксидин, лазолван,аскорил) и ЛОРа(ринофлуимицин, гранулы иов-малыш, синупрет, аугументин) не приносят положительных результатов, улучшение максимум на 2 дня. Что это может быть? Нужно ли показаться аллергологу- иммунологу и сдать у него анализы?
Лечение педиатра( диоксидин, лазолван,аскорил) и ЛОРа(ринофлуимицин, гранулы иов-малыш, синупрет, аугументин) не приносят положительных результатов, улучшение максимум на 2 дня. Что это может быть? Нужно ли показаться аллергологу- иммунологу и сдать у него анализы?
Ответ: Уважаемая Елена, у детей в возрасте 2-х лет аллергического ринита практически не бывает. Гнойные выделения из глаз и носа указывают на наличие инфекции. С учетом длительности заболевания и отсутствием эффекта от проводимой терапии необходимо обследование: 1. Мазки из зева и носа на флору и чувствительность к антибиотикам. 2. Посев отделяемого из глаз на флору и чувствительность к антибиотикам. 3. Общие анализы крови и мочи. 4. Кровь на антитела к герпетической, микоплазменной, хламидийной, цитомеголловирусной и ВЭБ инфекциям. С результатами исследования необходим осмотр иммунолога. Консультация аллерголога не требуется.
8 октября 2013г., Марина написала: Здравствуйте Галина Борисовна. Вопрос у меня следующий — у ребенка (8 месяцев) высыпания на коже, информативны ли анализы на аллергены (кровь) в таком возрасте. Спасибо.
Вопрос у меня следующий — у ребенка (8 месяцев) высыпания на коже, информативны ли анализы на аллергены (кровь) в таком возрасте. Спасибо.
Ответ: Уважаемая Марина! Высыпания на коже ребенка раннего возраста, как правило, возникают из-за нарушения вскармливания, либо из-за нарушения деятельности желудочно-кишечного тракта. Этими вопросами занимается педиатр. Анализы на аллергены (кровь) информативны в случае индивидуальной повышенной чувствительности (непереносимости) продуктов питания, необходимых для нормального роста и развития организма (молоко, злаковые, разные виды мяса, овощей). Данное обследование назначает врач-аллерголог (в том случае, когда остальные причины исключены педиатром). Оценивается результат врачом-аллергологом в совокупности данных лабораторной диагностики и клинических проявлений.
8 октября 2013г., Эмилия написала: Здравствуйте, подскажите, пожалуйста, можно ли во время подготовки к кожным пробам ( за месяц до) ребенку 5 лет пропить курс бронхомунала, пройти курс спелеотерапии, массаж, физиопроцедуры выполнять, делать прививку от гриппа и реакцию манту ставить? Знаю, что за месяц до проб нельзя ребенку болеть, пить антигистаминные препараты, нужно соблюдать диету гипоаллергенную. Сделают ли пробы, если у ребенка будет небольшой насморк без консультации лора? Или лучше записаться сразу и к лору, т.к. насморк у нас круглый год за исключением летних месяцев? А летом пробы на пыльцу растений не делают.
Сделают ли пробы, если у ребенка будет небольшой насморк без консультации лора? Или лучше записаться сразу и к лору, т.к. насморк у нас круглый год за исключением летних месяцев? А летом пробы на пыльцу растений не делают.
Ответ: Уважаемая Эмилия! Во время подготовки к кожным пробам все медицинские препараты отменяются за 2 недели до момента обследования. Спелеотерапия, массаж и физиопроцедуры на результат обследования не влияют. Прививка от гриппа и реакция Манту так же может быть проведена, но желательно не в день накануне кожных проб. Соблюдение гипроаллергенной диеты необходимо даже и не во время подготовки к кожным пробам (т.к. кожные пробы назначаются для обследования аллергобольных, а гипоаллергенная диета и быт – основное условие для таких пациентов). За 1 месяц не болеть до проведения кожных проб. Это вариант идеальный, который сложно достигнуть, поэтому, если заболевание острое, в нетяжелой форме (например: ОРВИ, которое вылечено за 7 дней), при нормальных показателях ОАК, ОАМ, биохимический анализ крови (билирубин, трансаминазы) – можно ограничить «здоровый период» до 7-10 дней. Небольшой насморк – не показание для обращения к ЛОР-врачу, к тому же он может быть проявлением аллергического процесса. Летом аллергопробы с пыльцой аллергенов не производятся во избежание провокации аллергического процесса.Консультация ЛОР-врача не обязательна, достаточно осмотра педиатра, если тот не предполагает инфекции ЛОР-органов.
Небольшой насморк – не показание для обращения к ЛОР-врачу, к тому же он может быть проявлением аллергического процесса. Летом аллергопробы с пыльцой аллергенов не производятся во избежание провокации аллергического процесса.Консультация ЛОР-врача не обязательна, достаточно осмотра педиатра, если тот не предполагает инфекции ЛОР-органов.
Большое спасибо за вопросы. Чувствуется, что Вы мама очень ответственная, теоретически и практически вооружена современными знаниями, и можно отметить не формальный подход к заболеванию ребенка, а активное участие и глубокое понимание проблем. Молодец!
Елена Миловкина написала: у ребенка 3 недели держится температура, обследование по месту жительства результатов не дало, прием (по квоте) в поликлинику на 22 октября, можно ли прийти на прием на отделение 7 октября?
Ответ: Уважаемая Елена, в Вашем письме мало информации ( не указано место жительства, возраст ребенка). Если Вы живете в г. Вологде, то рекомендуем обратиться в поликлинику по месту жительства, если в районе – позвоните мне для уточнения вопроса о возможности госпитализации по тел. (8172) 78-20-61(8172) 78-20-61.
(8172) 78-20-61(8172) 78-20-61.
Шилова Надежда написала: Здравствуйте, моему ребенку 4 года, второй год ходим в дет.сад и очень часто болеем насморк и кашель постоянно отит часто, только переболели незнаем чем, болели уши и температура от 37,7 до 39,5 была 5 дней и пока ЛОР не назначил антибиотик Супракс температура не спадала, вызывали скорую врач посоветовала пройти обследование на вирусы токсокары, лямблии и т.д.сейчас мы относимся к поликлинике №4. На след. неделе сдадим все анализы. как нам попасть на прием к аллергологу-иммунологу. Прописаны и живём в г.Вологда. Спасибо!
Ответ: Уважаемая Надежда, Вы относитесь к детской поликлинике №4, которая выполняет все виды лабораторных обследований. На прием к врачу-иммунологу лучше прийти с результатами обследования: кровь на антителя к герпесу, ВЭБ, ЦМВ, хламидиям, микоплазме; кровь на Jg E. Городских детей принимают специалисты детской поликлиники №1.
Светлана написала: Здравствуйте, у меня такой вопрос. У моего ребенка (сейчас ему 1год и 2 мес.) пищевая аллергия с рождения, мы ездили к аллергологу, пропили кучу лекарств, а результата никакого, хотела сделать анализ на какие именно продукты питания у него аллергия, но мне сказали, что в таком возрасте делать данный анализ не целесообразно. Я совершенно в тупике, что делать подскажите пожалуйста.
У моего ребенка (сейчас ему 1год и 2 мес.) пищевая аллергия с рождения, мы ездили к аллергологу, пропили кучу лекарств, а результата никакого, хотела сделать анализ на какие именно продукты питания у него аллергия, но мне сказали, что в таком возрасте делать данный анализ не целесообразно. Я совершенно в тупике, что делать подскажите пожалуйста.
Ответ: Уважаемая Светлана, объем аллергообследования решает врач-аллерголог для конкретного ребенка в конкретной ситуации, так же будет обстоять дело и со специфическим Jg E с пищевыми аллергенами. Ребенок с пищевой аллергией должен наблюдаться педиатром и аллергологом. Если нет эффекта от лечения – осмотр аллерголога должен быть не однократным, а периодическим.
Татьяна написала: Здравствуйте! У ребенка внезапно появилась аллергия сопровождающая сильным отеком лица и крапивницей по всему телу но мы не можем понять на что! Она проявляется когда ребенок приходит с улицы ,и такой ужас у нас каждый день приходится вызывать скорую помощь. Можно ли приехать к вам в поликлинику в отделение на обследование? Помогите пожалуйста подскажите что делать? Мы из Шексны .Заранее благодарна.
Можно ли приехать к вам в поликлинику в отделение на обследование? Помогите пожалуйста подскажите что делать? Мы из Шексны .Заранее благодарна.
Ответ: Уважаемая Татьяна! Вашему ребенку требуется консультация аллерголога – возможна запись в детской консультативной поликлинике – лучше к аллергологу, возможно к иммунологу. При себе иметь амбулаторную карту, сертификат о прививках, справку об отсутствии контактов с инфекционными больными. По результатам консультации, возможно стационарное обследование и лечение. Расписание приемов специалистов КДП и телефоны размещены на нашем сайте.
Евгения написала: Здравствуйте, я в отчаянии, не знаю к кому еще обратиться. Моему ребенку 8 месяцев, у нее очень сильная пищевая аллергия (она началась с 3 месяцев), педиатр нам ставит атопический дерматит. Лечились у гастроэнтеролога (клебсиэллу- бактериофагом). Мы кушаем лечебную смесь на основе гидролизата молочного белка, ребенок полностью очистился, но при введении любого прикорма мы снова покрываемся ужасными пятнами, даже коростами. Мы реагируем на любые овощи, фрукты, каши, на все. Я знаю, что похожих ситуаций в Вологде много, но как ни спросишь у людей что они кушают, так какой-нибудь хотя бы один продукт, но едят. А мы ни одного продукта в прикорм не ввели, разве такое бывает, чтобы на все ребенок реагировал? Что нам делать, может какие-нибудь анализы сдать? Как нам лечиться? Помогите!!!
Мы реагируем на любые овощи, фрукты, каши, на все. Я знаю, что похожих ситуаций в Вологде много, но как ни спросишь у людей что они кушают, так какой-нибудь хотя бы один продукт, но едят. А мы ни одного продукта в прикорм не ввели, разве такое бывает, чтобы на все ребенок реагировал? Что нам делать, может какие-нибудь анализы сдать? Как нам лечиться? Помогите!!!
Ответ: Уважаемая Евгения! В настоящее время очень много маленьких детей страдает атопическими дерматитами и пищевой непереносимостью к различным видам продуктов. Правильно такие дети должны наблюдаться педиатром, аллергологом и дерматологом. Основной лечащий врач – педиатр. Он вам расскажет о гипоаллергенной диете и быте. Прикормы вводятся все по рекомендации педиатра с последующей записью в пищевом дневнике. Ведение пищевого дневника обязательно! Нарушение биоценоза кишечника в данном случае усугубляет течение основного заболевания, поэтому обследование кала на дисбактериоз придется, возможно, повторить. В настоящее время Вашему ребенку необходимо лечебное питание – в пищу надо продолжать употреблять гидролизные смеси. Уважаемая Евгения! Заболевание – атопический дерматит – хроническое, с генетической предрасположенностью, поэтому периоды обострения могут быть с различной частотой и различной тяжестью. Возможно обследование – кровь на специфический JgE с пищевыми аллергенами (спектр аллергенов определяет врач-аллерголог), с последующим наблюдением. Прикормы с использованием новых продуктов можно осуществлять в период ремиссии, в период обострения этого делать не следует. Не расстраивайтесь о том, что прикормы вы до сих пор еще не ввели – 8 месяцев при наличии такого заболевания – это не критическое состояние. В гидролизных смесях содержатся необходимые вещества, но прикормы будет надо вводить (в период ремиссии), а также не отчаивайтесь, потому-что пищевая непереносимость в разные возрастные периоды проявляется по-разному. На данном этапе Вам не подходят определенные овощи и каши, но это не говорит о том, что ребенок в дальнейшей жизни их не будет совсем переносить.
В настоящее время Вашему ребенку необходимо лечебное питание – в пищу надо продолжать употреблять гидролизные смеси. Уважаемая Евгения! Заболевание – атопический дерматит – хроническое, с генетической предрасположенностью, поэтому периоды обострения могут быть с различной частотой и различной тяжестью. Возможно обследование – кровь на специфический JgE с пищевыми аллергенами (спектр аллергенов определяет врач-аллерголог), с последующим наблюдением. Прикормы с использованием новых продуктов можно осуществлять в период ремиссии, в период обострения этого делать не следует. Не расстраивайтесь о том, что прикормы вы до сих пор еще не ввели – 8 месяцев при наличии такого заболевания – это не критическое состояние. В гидролизных смесях содержатся необходимые вещества, но прикормы будет надо вводить (в период ремиссии), а также не отчаивайтесь, потому-что пищевая непереносимость в разные возрастные периоды проявляется по-разному. На данном этапе Вам не подходят определенные овощи и каши, но это не говорит о том, что ребенок в дальнейшей жизни их не будет совсем переносить. В период обострения также необходимо медикаментозное лечение – антигистаминные препараты, адсорбенты, наружная терапия. Объем определяется педиатром, аллергологом, дерматологом.
В период обострения также необходимо медикаментозное лечение – антигистаминные препараты, адсорбенты, наружная терапия. Объем определяется педиатром, аллергологом, дерматологом.
— отвечает Степанова Елена Анатольевна, врач аллерголог консультативно-диагностической поликлиники
13 марта 2014г., Татьяна написала: Добрый день. Моей дочурке сейчас 3,5 месяца. В роддоме она в весе потеряла 350гр.и педиатр нам посоветовала докармливать ее дома смесью. Что мы и делали. Сначала грудь а потом смесь Симилак. В месяц у нее высыпали щечки а чуть позже кое где сыпь появилась на ножках. До двух месяцев кое как у нас было смешанное питание, а потом молоко совсем пропало(точно так же было и со старшей дочерью).И в 2 месяца по совету подруги я 2-3 раза в день стала давать ей смесь Нутрилон кисломочный. Его дочь пьет с удовольствием даже может больше своей нормы, а вот Симилак стала плохо кушать. В весе прибавляет по 1кг. Диатез на щечках лечили: циндол, Фенистил капли,фенистил-гель. Но ничего не помогает. А врач аллерголог перевела нас на другую смесь Фрисопеп. Говорит что это аллергия на белок который в смеси Симилак. У меня вопрос-какой анализ нужно сдать чтоб узнать на что именно аллергия? Можно ли и дальше давать ребенку Нутрилон кисломолочный? И какие смеси могут быть аналогом Фрисопеп? Заранее спасибо!!!!!!!!!!
Но ничего не помогает. А врач аллерголог перевела нас на другую смесь Фрисопеп. Говорит что это аллергия на белок который в смеси Симилак. У меня вопрос-какой анализ нужно сдать чтоб узнать на что именно аллергия? Можно ли и дальше давать ребенку Нутрилон кисломолочный? И какие смеси могут быть аналогом Фрисопеп? Заранее спасибо!!!!!!!!!!
Ответ: Уважаемая Татьяна, если вам рекомендовали «Фрисопеп» (аналоги: «Нутрилон пепти гастро», «Нутрилон пептиди СЦТ», «Альфарэ»), то другие смеси, в том числе «Нутрилон кисломолочный» использовать нельзя. Из анализов – кровь из вены на иммуноглобулин Е к белку коровьего молока, но его «0» не исключает аллергии на молоко.
Болезни с сыпью, виды и причины ее появления, диагностика заболеваний и методы лечения – МЕДСИ
Оглавление
Кожа отображает все процессы, происходящие в организме человека. Не удивительно, что периодически на ней могут появляться различные высыпания. Относиться к ним только как к косметическому дефекту не стоит. Важно понимать, что такой симптом может быть первым признаком инфекционного или иного заболевания.
Относиться к ним только как к косметическому дефекту не стоит. Важно понимать, что такой симптом может быть первым признаком инфекционного или иного заболевания.
Если вы заметили сыпь на коже, следует обратиться за консультацией к дерматологу. Опытный врач сразу же определит ее причину и назначит необходимое лечение либо направит на дополнительную диагностику и консультацию к другому узкому специалисту. В любом случае пациент может рассчитывать на быструю квалифицированную помощь и устранение некрасивых образований и иных симптомов (зуда, болезненности и др.).
Виды сыпи и причины ее появления
Для визуальных изменений цвета и структуры кожных покровов нередко характерны не только стандартные покраснения и шелушения, но и болевой синдром. Сыпь на теле у взрослого или ребенка (в том числе у грудничка) обязательно требует лечения.
Это обусловлено тем, что возникает она по следующим причинам:
- Инфекционные заболевания: корь, краснуха, брюшной тиф, ветряная оспа и др.

- Аллергические реакции: на бытовые химические вещества, продукты питания, лекарственные препараты, цветение и др.
- Болезни сосудов и крови: нарушение проницаемости, строения эритроцитов и др.
Выделяют несколько разновидностей кожной сыпи.
В их числе:
- Гнойнички. Эти образования заполнены гнойным содержимым и характерны преимущественно для фурункулеза, фолликулита, пиодермии, импетиго, угрей
- Пузырьки. Данные образования заполнены жидкостью и имеют небольшие размеры (до 50 мм в диаметре). Обычно пузырьки свидетельствуют о наличии таких заболеваний, как герпес, ветряная оспа, экзема, опоясывающий лишай или аллергический дерматит
- Волдыри. Обычно они спровоцированы аллергической реакцией и возникают при укусах насекомых, ожогах крапивой, токсикодермии. Волдыри зачастую проходят самостоятельно
- Пятна. Для них характерно локальное изменение цвета кожных покровов (покраснение или обесцвечивание).
 Пятна появляются при дерматитах, витилиго, сыпном и брюшном тифе, лейкодерме и др.
Пятна появляются при дерматитах, витилиго, сыпном и брюшном тифе, лейкодерме и др. - Узелки. Эти образования отличаются изменением цвета, рельефа и структуры кожи и возникают обычно на фоне экземы, плоского лишая, псориаза и атопического дерматита. Узелки обычно имеют относительно небольшие размеры (до 3 сантиметров)
- Эритемы. Такие высыпания слегка возвышаются над поверхностью кожи и имеют ярко-красный цвет. Они характерны для аллергии на лекарственные препараты, пищевые продукты и другие раздражители
- Узлы. Такие образования могут достигать диаметра в 10 сантиметров. Даже после их заживления на коже остаются заметные рубцы
- Пурпуры. Эти высыпания представляют собой кожные кровоизлияния и наблюдаются при нарушениях процессов свертывания крови, дефиците витамина C, лейкозе и капилляротоксикозе
Интересно, что опытный дерматолог может определить источник проблемы по одной только локализации образований.
При аллергических реакциях, например, сыпь концентрируется преимущественно на лице и руках. Для общих инфекционных поражений характерно появление образований на спине и животе. Инфекции, передающиеся половым путем, провоцируют высыпания на внутренней поверхности бедер, коже вокруг анального отверстия, на половых органах. Пациенты жалуются и на другие симптомы таких патологий.
Диагностика
Прежде чем приступать к лечению угревой или любой другой сыпи, дерматолог обязательно проведет комплексный осмотр пациента и при необходимости назначит необходимую лабораторную и инструментальную диагностику.
Врач не просто осматривает пораженный участок кожи, но и определяет, когда и после чего произошли изменения. Поэтому пациенту важно постараться вспомнить, что спровоцировало появление образований.
Если дерматологу не удается сразу определить причину сыпи, проводятся:
- Лабораторные исследования (анализы крови, микроскопия соскоба кожи и др.
 )
) - Дерматоскопия – визуальный осмотр с использованием специального микроскопа
- Диаскопия – осмотр с надавливанием на кожу специальным медицинским шпателем (диаскопом)
Одними из популярных в дерматологии являются микроскопические исследования. Такая диагностика заключается в изучении под микроскопом соскобов со слизистых и кожи. Обследование позволяет выявить грибковые, бактериальные и другие поражения. Основными показаниями к его проведению являются подозрения на чесотку, демодекоз, грибок и иные заболевания, опасные серьезными осложнениями.
При необходимости исследуется и работа внутренних органов. Если у врача возникают подозрения на аллергические реакции и необходимо точно выявить опасное вещество, контакт с которым и провоцирует сыпь, выполняют специальные исследования (панели и др.).
Терапия
Лечение кожной сыпи во многом определяется ее причинами.
При аллергической реакции, например, сначала полностью ограничивают любые контакты с опасными для пациента веществами. Затем проводят устранение признаков патологии.
Затем проводят устранение признаков патологии.
При инфекционных поражениях также назначаются специальные лекарственные препараты. Обычно средства применяют в комплексе. Одни из них борются непосредственно с инфекцией, а другие – позволяют устранить внешние признаки заболевания. Пациентам рекомендуют применять как антибиотики, так и специальные антитоксические вещества, а также иммуноглобулины.
Нередко прибегают и к специальной диете.
При заболеваниях сосудов и крови также назначаются специальные препараты. Пациентам могут проводить переливания и другие процедуры.
Важно! Лечение аллергической и любой другой сыпи исключительно наружными средствами в виде кремов, гелей и мазей часто является неэффективным. Это связано с тем, что таким образом устраняются только симптомы патологии, но не ее причины. Не следует использовать широко разрекламированные средства и заниматься терапией самостоятельно! Это может усугубить ситуацию и изменить картину истинного заболевания, что приведет к трудностям в диагностике и затянет начало адекватного лечения сыпи на руках, ногах, спине, лице и других частях тела.
Профилактика рецидивов
Профилактику рецидивов проще всего проводить тогда, когда вам уже хорошо известны причины сыпи.
Если она спровоцирована аллергической реакцией, следует:
- Исключить контакты с опасными веществами
- Придерживаться рекомендаций врача, касающихся употребления определенных продуктов (при необходимости следует питаться по специальной диете)
- Принимать рекомендованные лекарственные препараты
Предотвратить кожную сыпь, вызванную инфекционными поражениями, удастся при:
- Тщательном соблюдении личной гигиены
- Устранении контактов с уже зараженными людьми
- Исключении пребывания в местах с больших скоплением граждан в период обострения инфекционных болезней
- Своевременной вакцинации
- Отказе от использования чужих средств личной гигиены
- Регулярном проветривании помещений
- Насыщении рациона полезными минералами, витаминами и иными веществами
Важно! Следует регулярно посещать дерматолога, который своевременно проведет лечение угревой или иной сыпи, консультироваться с аллергологом и иммунологом. Эти специалисты помогут снизить риски рецидивов или полностью устранить их.
Эти специалисты помогут снизить риски рецидивов или полностью устранить их.
Преимущества лечения в МЕДСИ
- Опытные дерматовенерологи. Наши врачи являются кандидатами медицинских наук, специалистами высшей категории. Они постоянно повышают квалификацию и расширяют возможности в сфере диагностики, профилактики и терапии различных заболеваний
- Возможности для комплексных обследований. Диагностика может быть выполнена в течение одного дня. Мы располагаем новейшими приборами для осмотров и исследований
- Предоставление полного комплекса услуг. В нашей клинике осуществляются диагностика, лечение и реабилитация пациентов с различными видами сыпи
- Возможности для комплексного лечения и профилактики. Терапия проводится с применением современных лекарственных препаратов, а также физиометодик
- Индивидуальный подход. При подборе методов диагностики, профилактики и лечения врач ориентируется на общее состояние пациента, симптомы патологии, а также сопутствующие проблемы со здоровьем.
 Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий
Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий - Привлечение к работе с пациентом других врачей. При необходимости больной направляется к гастроэнтерологу, эндокринологу, неврологу и другим специалистам. Это позволяет быстро выявить основные патологии и провести их адекватное лечение
Если вы хотите, чтобы диагностика, лечение и профилактика рецидивов угревой или другой сыпи на лице, спине и иных частях тела у взрослого или ребенка были проведены в нашей клинике в Санкт-Петербурге, позвоните по номеру +7 (812) 336-33-33. Специалист запишет вас на прием на удобное время.
Аллергия на холод у ребенка: причины и рекомендации
Аллергия на холод у ребенка: причины и рекомендации
Заметили, что после зимних
прогулок у ребенка на коже возникает сыпь? Причин ее возникновения может быть
много, но самая распространенная из них – аллергия на холод. В качестве
В качестве
аллергена здесь выступает морозная или ветреная погода. Каковы причины аллергии
на холод у ребенка и каким образом исключить ее образование?
Симптомы холодовой аллергии у детей
Аллергия на холод
проявляет себя в разных аспектах, но основные симптомы этого заболевания
таковы:
— сыпь на лице или руках, которая в последствии
вызывает сильный зуд;
— волдыри и уплотнения на коже;
— насморк, слезы и чихание;
— ухудшение общего состояния ребенка, головные боли и
озноб.
Каждый из перечисленных
симптомов может стать причиной постановки отдельного диагноза. Например, холодовая
крапивница – при наличии волдырей, холодовой ринит – если насморк возникает
только при нахождении на холоде, а в теплом помещении исчезает.
Важно отличать аллергию
на холод от такой болезни, как синдром Рейно. Он характеризуется тем, что на
холоде у ребенка становятся бледными кончики пальцев, а также уши и нос.
Основная причина синдрома Рейно – высокочувствительные сосуды, которые при
переохлаждении сужаются. Как правило, эта болезнь впервые дает о себе знать в
подростковом возрасте.
Почему появляется аллергия на холод?
Среди причин холодовой
аллергии у детей – ослабленный иммунитет. Недавно перенесенные заболевания и
инфекции могут спровоцировать высыпания на коже. К ним относятся: герпес, ОРВИ,
гепатит и так далее. Еще одна причина аллергии на холод – малоподвижный образ
жизни и неправильное питание. Многие врачи отмечают, что раньше подобные
диагнозы ставились детям гораздо реже, ведь они чаще бывали на свежем воздухе и
занимались спортом. Кроме того, вызвать холодовую аллергию могут хронические
заболевания: пиелонефрит, тонзиллит или ревматоидный артрит.
Как лечить аллергию на холод?
Для того, чтобы точно
установить у ребенка такой диагноз, как аллергия на холод, необходимо
обратиться к врачу. Весьма эффективны следующие методы профилактики и лечения
холодовой аллергии:
·
нанесение на открытые участки кожи гипоаллергенного крема за полчаса до
прогулки;
·
правильная одежда: чтобы ребенок не мерз, нужно одевать его в несколько
слоев одежды из натуральной ткани – так тепло сохранится надолго;
·
закаливание – прекрасный способ профилактики и лечения при аллергии на
холод, особенно если закаливать ребенка с умом, постепенно и аккуратно понижая
температуру воды:
·
антигистаминная терапия, а также витамины А, С, Е, PP. Лекарственные препараты можно применять
только по назначению врача.
Кожные высыпания у малышей — противопоказания к вакцинации. — «Мать и Дитя
При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин.
Дорогие родители! В день проведения вакцинации Вашему малышу обязателен осмотр врача-педиатра. Конечно же, ребенок должен быть здоров, у него необходимо накануне вечером и утром перед выходом из дома померить температуру тела и осмотреть кожные покровы. При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин. Поэтому мы рекомендуем родителям быть внимательными в отношении кожных высыпаний у малыша и всегда обсуждать причину их появления с медработниками.
Конечно же, ребенок должен быть здоров, у него необходимо накануне вечером и утром перед выходом из дома померить температуру тела и осмотреть кожные покровы. При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин. Поэтому мы рекомендуем родителям быть внимательными в отношении кожных высыпаний у малыша и всегда обсуждать причину их появления с медработниками.
В связи с частым возникновением на приемах перед вакцинацией ситуаций, когда родители малышей не обращают внимание на кожные проявления у ребенка и приходят на прием в день вакцинации, мы предлагаем Вам ознакомиться с причинами кожных высыпаний у детей.
Так как наиболее интенсивный график вакцинации имеется у детей на первом году жизни, мы и рассмотрим причины появления сыпи у детей раннего возраста (до 3 лет). Но и в более старшем возрасте родителям необходимо не пренебрегать правилом- прививку делаем детям на фоне полного здоровья, отсутствия острых проявлений заболевания, при наличии показаний- на фоне проведения необходимой медикаментозной подготовки, в большинстве случаев- на фоне соблюдения гипоаллергенной диеты.
Итак, причины кожных высыпаний у детей раннего возраста:
- Аллергическая сыпь
- Опрелость (пеленочный дерматит)
- Потница
- Высыпания на коже при паразитарных инвазиях
- Сыпь при инфекционных заболеваниях
- Геморрагические высыпания при заболеваниях крови и сосудов
- Укусы насекомых
Аллергическая сыпь
Наиболее частой причиной высыпаний у детей первого года жизни является пищевая аллергия, проявления которой многообразны:
- различная по форме и яркости окраски сыпь на теле, чаще на щеках,
- покраснения, шелушение кожи, сопровождающиеся зудом,
- стойкие опрелости,
- гнейс на волосистой части головы и бровях, сохраняющийся после 3-4-го месяца жизни малыша,
- обильная потница при легком перегревании,
- появление на коже волдырей по типу ожога крапивой (крапивница),
- появление отечности кожи, подкожно-жировой клетчатки и слизистых оболочек (отек Квинке).

В последние годы растет количество детей с кожными проявлениями аллергии. Повышенный риск возникновения пищевой аллергии существует у детей, в семьях которых уже были зафиксированы случаи аллергии. При наличии аллергических заболеваний со стороны обоих родителей риск возникновения аллергии у ребенка равен примерно 70-80%, при наличии аллергической патологии со стороны матери — 60%, со стороны отца — 30%, при отсутствии аллергических проблем со стороны родителей — от 10 до 18%. Кроме наследственных факторов, к аллергическим реакциям у грудного ребенка может привести перенесенная гипоксия плода (кислородная недостаточность) во время беременности и родов, быстрый переход на искусственное вскармливание, перенесенные малышом острые респираторно-вирусные и кишечные инфекции с последующим нарушением состава кишечной микрофлоры.
Возникновение пищевой аллергии у детей первого года жизни связано с функциональными особенностями их пищеварительного тракта: низкая активность ферментов, низкий уровень выработки IgA — защитных антител, расположенных на поверхности слизистых оболочек желудочно-кишечного тракта. Именно они обеспечивают местную защиту слизистых оболочек кишечника от чужеродных агентов. По мере введения продуктов прикорма (индивидуально для каждого ребенка — с 4-6 месяцев жизни) происходит дальнейшее созревание ферментных систем. При нарушении сроков и правил введения прикорма возможно возникновение ферментопатии, нарушения равновесия микрофлоры в кишечнике, появление высыпаний на коже, связанных с воспалительной реакцией в стенке кишечника, требующей коррекции и лечения.
Именно они обеспечивают местную защиту слизистых оболочек кишечника от чужеродных агентов. По мере введения продуктов прикорма (индивидуально для каждого ребенка — с 4-6 месяцев жизни) происходит дальнейшее созревание ферментных систем. При нарушении сроков и правил введения прикорма возможно возникновение ферментопатии, нарушения равновесия микрофлоры в кишечнике, появление высыпаний на коже, связанных с воспалительной реакцией в стенке кишечника, требующей коррекции и лечения.
И конечно, аллергические реакции у детей, находящихся на грудном вскармливании, связаны с нарушениями в питании кормящей матери, с избыточным употреблением ею высокоаллергенных продуктов.
Выявить причинный аллерген помогает так называемый пищевой дневник, в котором мама регулярно (не менее 14 дней) отмечает все виды питания и питья, получаемые ею или малышом в течение дня, указывает состав блюд, особенности их кулинарной обработки, время кормления и появления нежелательных реакций (жидкий стул, срыгивания, кожные высыпания и т. д.). У детей после года отмечаются высыпания на введение таких продуктов в питание, как конфеты, шоколад, пирожные, кексы и другие кулинарные продукты промышленного производства, содержащие большое количество красителей и консервантов, часто вызывающих аллергические проявления на коже, даже у взрослых. Учитывая незрелость ферментативных систем пищеварительного тракта у детей раннего возраста, незрелость иммунной системы, данные продукты не рекомендуется вводить в рацион детям до 3 летнего возраста.
д.). У детей после года отмечаются высыпания на введение таких продуктов в питание, как конфеты, шоколад, пирожные, кексы и другие кулинарные продукты промышленного производства, содержащие большое количество красителей и консервантов, часто вызывающих аллергические проявления на коже, даже у взрослых. Учитывая незрелость ферментативных систем пищеварительного тракта у детей раннего возраста, незрелость иммунной системы, данные продукты не рекомендуется вводить в рацион детям до 3 летнего возраста.
Если у Вашего малыша периодически отмечаются проявления пищевой аллергии на коже, вакцинация откладывается до момента угасания высыпаний и проводится на фоне приема антигистаминных препаратов, назначаемых врачом-педиатром или аллергологом-иммунологом за несколько дней до вакцинации и после. Необходимо соблюдать гипоаллергенную диеты кормящей маме и ребенку не менее, чем за 7-10 дней до предполагаемой вакцинации и после нее. По назначению врача, вероятно, для стабилизации кожного процесса, необходимо будет применять и наружные средства для лечения кожи, чтобы вакцинация не послужила фактором, спровоцировавшим обострение.
Опрелость (пеленочный дерматит)
Опрелости обычно появляются в крупных складках кожи, особенно там, где детская кожа соприкасается с мочой, калом и подгузниками. Чаще всего опрелости появляются на ягодицах, в пахово-бедренных складках, но иногда кожа может покраснеть подобным образом в подмышечных и шейных складочках и даже за ушками. В запущенных случаях на поверхности могут появляться трещинки, эрозии и язвочки.
Профилактикой опрелостей является своевременная смена пеленок и подгузников, воздушные ванны. При опрелостях врач-педиатр в соответствии с типом кожи назначит ванны с отварами определенных трав, а также средство для нанесения после купания в складочки кожи.
Потница
Потница связана с особенностями строения и функционирования потовых желез. Обычно возникает в жаркую погоду, при перегревании ребенка из-за лихорадки, высокой температуры воздуха или чрезмерного укутывания.
Потница проявляется на коже множественными мелкими (1-2 мм) ярко — красными пятнышками. Высыпания у малышей чаще появляются на шее, груди и животе. Потница малыша практически не беспокоит, и при соблюдении правил ухода за кожей быстро исчезает. Небольшие проявления потницы не являются причиной для медотвода от вакцинации, если нет инфицированных элементов.
Высыпания на коже при паразитарных инвазиях
У грудных детей, чаще с 6-месячного возраста весьма вероятно заражение различными паразитами — острицами, лямблиями, аскаридами. Токсины, продукты жизнедеятельности паразитов, гельминтов всасываются в кровь и являются аллергизирующим фактором, в большинстве случаев могут вызвать появление высыпаний на коже ребенка.
Выявить данный вид высыпаний может только врач-педиатр после проведения осмотра и необходимых обследований, после чего индивидуально назначается лечение.
Сыпь при инфекционных заболеваниях
Если сыпь на коже сопровождается повышением температуры тела, ознобом, насморком, общим недомоганием, потерей аппетита, если отмечался контакт с больными в семье или в общественном месте в течении 7-14 дней вероятно, у ребенка отмечаются проявления инфекции.
Сыпи бывают при таких инфекционных заболеваниях, как: ветряная оспа, корь, краснуха, скарлатина, инфекционный мононуклеоз, менингококкововая инфекция, энтеровирусная инфекция и при других вирусных заболеваниях. Для постановки диагноза осмотр ребенка врачом-педиатром обязательно проводится на дому или в специальном боксе детской поликлиники.
Геморрагические высыпания при заболеваниях крови и сосудов
Кроме инфекций сыпь встречается при заболеваниях крови и сосудов. Геморрагические высыпания имеют вид пятен красного или темного цвета (синячков), не исчезающих при надавливании. При наличии геморрагической сыпи необходима консультация врача-педиатра, врача-гематолога и проведение дополнительных методов исследования.
Укусы насекомых
Дети раннего возраста часто страдают от укусов комаров и мошек. Высыпания на коже родители замечают утром, после пробуждения ребенка или после прогулок в лесо-парковой зоне. Характерно появление розовых или красноватых пятен в основном на открытых участках тела, и обязательно наличие элементов на лице или на одной его половине (в том случае, если ребенок спал на боку).
Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Рекомендуется нанесение на высыпания антигистаминных гелей, назначенных врачом. Специальные гели уменьшают воспалительную реакцию кожи в месте укуса насекомого и оказывают противозудное действие.
Обнаружив высыпания на коже у ребенка, необходимо обратиться к врачу-педиатру. Для уточнения диагноза врач-педиатр может назначить дополнительное обследование, порекомендует лечение, при необходимости направит ребенка на консультацию к аллергологу-иммунологу, инфекционисту, гематологу или дерматологу.
Будьте здоровы!
Центр Иммунопрофилактики «Мать и дитя-ИДК»
г. Самара, ул. Гагарина, 30/Митирева,16
Самара, ул. Гагарина, 30/Митирева,16
г. Тольятти, ул. Ворошилова, 73
Телефон единой справочной: 8 800 250 24 24
Аллергия на руках: симптомы, диагностика, лечение
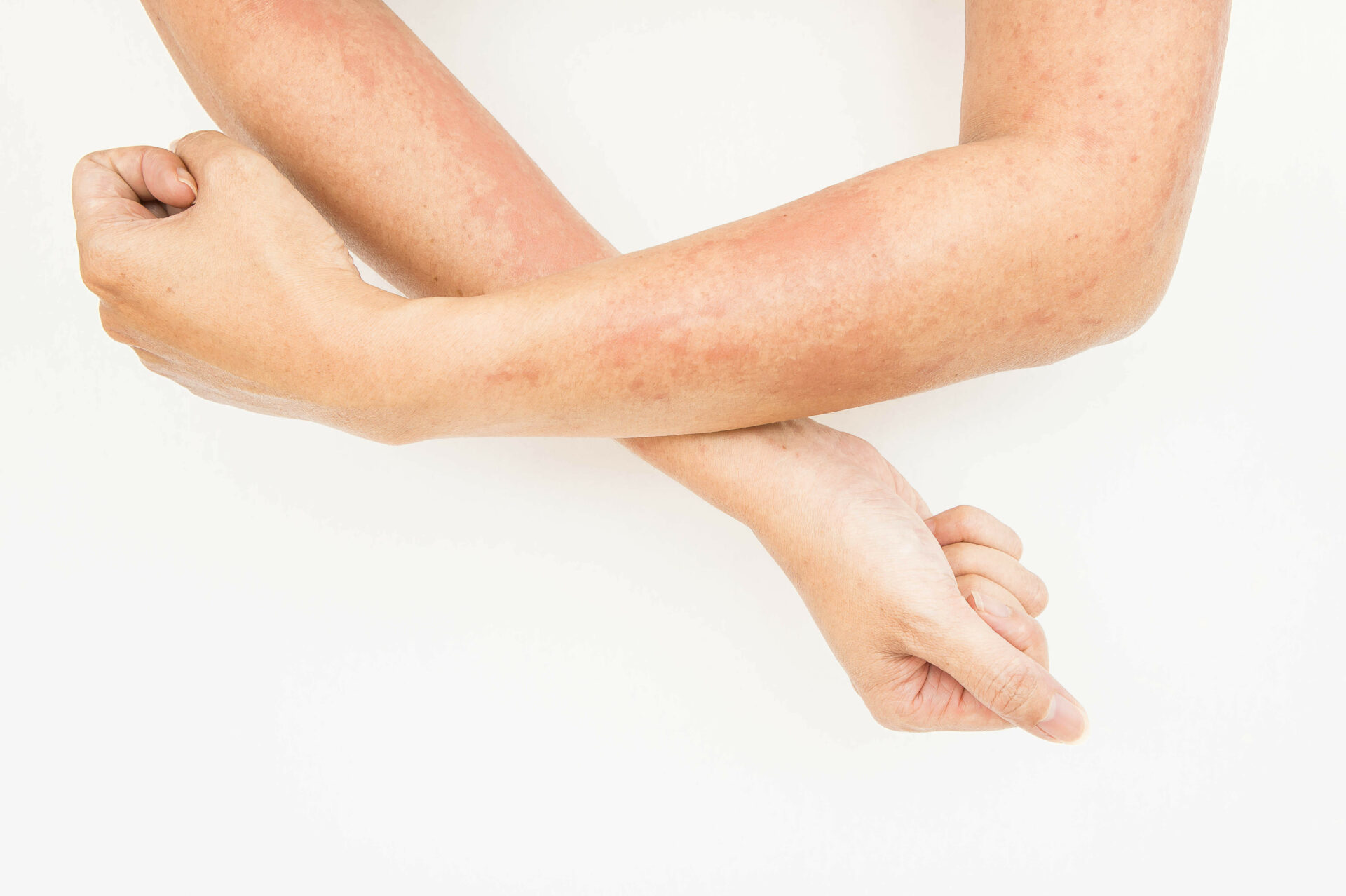
Нередко, увидев на своих кистях сыпь, трещины или покраснение, мы считаем, что это аллергия на руках. Отчасти это действительно так. Именно реакции на внешние раздражители приводят к такому состоянию.
Однако чаще всего аллергическую сыпь на руках врачи называют дерматитом. Этот термин охватывает экзематозные заболевания, которые появляются на внешней и внутренней части ладоней. Поэтому правильнее такую сыпь идентифицировать как экзему.
Кроме нее существует много других инфекционных, травматических и аутоиммунных заболеваний, сопровождающихся зудом и высыпаниями.
Чаще всего встречается аллергическая экзема, которая поражает не только взрослые, но и детские руки. Экзема — это хроническое воспаление кожи, которое является отражением на теле внутренних проблем организма.
Экзема — это хроническое воспаление кожи, которое является отражением на теле внутренних проблем организма.
В противоположность ей контактный дерматит — это бурные или умеренные реакции на внешние раздражители, без привлечения ответа иммунной системы. Иногда контактный дерматит может возникнуть после того, как человек воспользуется моющим средством или новым лосьоном.
А вот аллергия предусматривает активную реакцию именно иммунной системы на обычные вещества, с которыми мы контактируем. Например, домашнюю пыль.
Но люди могут называть понятиями «дерматит», «экзема» и «аллергия» одно и то же состояние, которое проявляется, например, сыпью или покраснением кожи.
У кого чаще всего бывает аллергия?
Аллергия на коже рук чаще всего бывает у людей, которые в силу профессии вынуждены заниматься уборкой, приготовлением пищи, металлообработкой, парикмахерским делом, окрашиванием. То есть сыпь возникает при контакте с раздражителем, когда эпидермис рук постоянно пересушивается, травмируется, испытывает влияние химических веществ.
По данным Американской дерматологической ассоциации (ААД), такая сыпь появляется в течение 4-48 часов после контакта с веществом-раздражителем. При этом может возникнуть даже анафилаксия.
Начинается она с небольших волдырей, похожих на крапивницу, очень быстро перерастает в отек гортани и перекрывает дыхательные пути. В таких случаях необходимо сразу вызывать скорую помощь.
Факторы, которые провоцируют аллергию на ладонях
Есть семь основных факторов, которые могут привести к появлению на руках аллергических высыпаний и другим неприятным проявлениям.
Пищевая аллергия
Способна вызвать зуд, покраснение или даже крапивницу на руках. Кроме сыпи, человека с пищевой аллергией беспокоят такие симптомы:
- рвота,
- понос,
- зуд во рту,
- отеки,
- затрудненное дыхание и глотание,
- анафилаксия.
Сухость кожи
Холодная погода может быть причиной высыхания кожи, ее шелушения и зуда. Такая же реакция может возникнуть из-за приема препаратов, на которые у вас аллергия.
Такая же реакция может возникнуть из-за приема препаратов, на которые у вас аллергия.
Стригущий лишай
Это грибковая инфекция, которая хорошо поддается лечению. Выглядит как сыпь, локализованная полукругом. На ладонях могут быть только пузырьки.
Кроме них появляются такие симптомы:
- сухость и загрубление кожи,
- трещины,
- отеки,
- боль.
Псориаз
Может развиваться не только на ладонях, но и на других частях тела. Эта болезнь имеет генетическую природу. Но также может быть вызвана травмой, другими кожными заболеваниями или инфекциями.
Псориаз проявляется как:
- покраснение,
- сухая шелушащаяся кожа,
- волдыри или загрубление кожи на пораженных участках,
- болезненные трещины.
Болезнь «рука-нога-рот»
Очень заразная инфекция, вызываемая энтеровирусами, которая часто встречается у детей. В виде красной сыпи аллергия возникает на руках и ногах (подошвах), а еще поражает ротовую полость малыша.
При этом наблюдаются также:
- высокая температура,
- боль в горле,
- волдыри на языке,
- потеря аппетита.
При появлении этих признаков нужно немедленно обратиться к врачу.
Дисгидротическая экзема
При этом заболевании также появляется аллергия на руках: пузырьки высыпают группами и очень сильно болят. Сыпь может появиться на пальцах и подошвах ног. Лекарств от этой болезни нет.
Импетиго
Еще одна кожная инфекция, распространенная у детей. При этом заболевании аллергия на руках ребенка может эмигрировать на лицо и шею, а также поразить тех, кто за ним ухаживает.
Аллергия на руках: как диагностируется
Все эти заболевания легко диагностируются и классифицируются врачом-дерматологом по анамнезу и при осмотре пациентов. При этом учитываются такие факторы:
- острое или хроническое течение болезни;
- прошедшие истории кожных заболеваний и аллергий;
- наличие сыпи на других участках тела.

Пациентам с хроническим течением болезни могут понадобиться кожные и молекулярные тесты на аллергию для выявления контактных аллергенов. А также пункционная биопсия и соскоб кожи для осмотра под микроскопом.
Все эти манипуляции необходимы для подтверждения или исключения диагноза аллергии на руках.
Профилактические мероприятия
Важнейшей частью профилактических мероприятий является тщательный уход за кожей на работе и дома. А именно:
- Ношение перчаток во время работы при контакте с раздражителем. Едкие химические вещества пересушивают кожу и вызывают еще большее воспаление.
- Использование теплых сухих рукавиц и перчаток в холодное время года, чтобы предотвратить холодовую аллергию.
- Нанесение смягчающих кремов после каждого мытья рук и перед сном.
- Использование антибактериального и глицеринового мыла.
- Мытье рук только теплой водой.
- Ограничение количества влажных работ и стирки.
Лечение
Для уменьшения воспаления используются стероидные кремы или мази. При экземе лучше использовать ингибиторы кальциневрина. И те, и другие правильно подобрать для вас сможет врач.
При экземе лучше использовать ингибиторы кальциневрина. И те, и другие правильно подобрать для вас сможет врач.
Сильная бактериальная инфекция лечится антибиотиками, поэтому важно постоянно находиться под наблюдением врача-дерматолога и /или аллерголога.
Тяжелые вспышки аллергических реакций лечат системными стероидами, такими как преднизолон. Если он не поможет, аллерголог назначит вам другие препараты.
Чтобы не допускать тяжелых системных заболеваний, лучше минимизировать контакты с аллергенами. Если профессия связана с раздражителями, которые вызывают у вас аллергическую реакцию, условия труда или профессию в целом лучше сменить.
Аллергия на холод у ребенка на руках
Аллергия на холод — «модный» нынче диагноз. Однако у специалистов он вызывает сомнения. Дело в том, что как таковой холодовой аллергии … не существует.
Морозный воздух не может быть аллергеном. Как не может быть аллергеном, например, солнце. Но минусовые температуры (равно как и жара) способны усиливать аллергическую настроенность, которая уже есть в организме. То есть быть катализатором, провоцирующим фактором. Но – не истинной причиной плохого самочувствия. А вот в причинах надо разбираться.
Если у вас остались свои вопросы, вы можете задать их, воспользовавшись сервисом Доктис.
1. В морозные дни у ребенка на щеках появляются зудящие волдыри. Мне сказали, что так может проявляться холодовая крапивница. Это разновидность аллергии на холод?
Холодовая крапивница — заболевание, которое характеризуется появлением волдырей, зуда, жжения и/или отека Квинке при контакте с холодом: ледяным воздухом, снегом, дождем Как правило, страдают открытые участки тела – лицо, руки. У некоторых пациентов после приема холодной пищи или напитков возникает отек губ, языка и глотки. Чем больше площадь охлаждения, тем тяжелее клинические проявления. Но, к счастью, такие случаи редки. Чаще появляются локальные волдыри или небольшой ангиотек. Внешне это действительно напоминает аллергическую реакцию. Однако холодовая крапивница не относится к аллергическим заболеваниям. Скорее – к аутоиммунным. Но лечением и диагностикой занимается аллерголог.
Обязательно покажите ребенка врачу. Он проведет холодовую пробу – приложит к предплечью кубик льда на 4 минуты, а потом оценит реакцию кожи. У большинства людей она покраснеет, то есть возникнет сосудистая реакция. А у человека с холодовой крапивницей появится волдырь. Если диагноз подтвердится, придется наблюдаться у врача и соблюдать меры предосторожности.
Ребенку с холодовой крапивницей нельзя переохлаждаться, умываться холодной водой, употреблять холодную пищу. В морозные, ветреные дни лучше остаться дома. Если такой возможности нет, максимально защитите его лицо (шапку — пониже, шарф — повыше) и руки.
2. Сын любит лепить крепости из снега. Но потом у него на руках появляются раздражение и сыпь. Варежки не спасают. Наверное, ему вообще нельзя прикасаться к снегу?
Возможно, проблема именно в варежках. Если они шерстяные, скорее всего, на улице намокают. А мокрая шерсть часто вызывает раздражение и кожный зуд. По сути, это реакция не на холод, а именно на шерсть. Поэтому купите ребенку другие варежки или перчатки — из непромокаемых материалов.
Не исключена также реакция на реагенты — опять же, если варежки промокают или если ребенок хватает снег голыми руками. Поэтому не позволяйте мальчику лазать по грязным сугробам, особенно вдоль дорог. Там может быть много «химии». Зато в лесу или парке снег безопасен.
3. Пару раз у моей дочки (ей почти 3 года) синели щеки на морозе. Наверное, это аллергия на холод. Как защитить детскую кожу?
Это не аллергия на холод, а сосудистая реакция, спазм сосудов, который может быть первым признаком обморожения. Скорее всего, вы вышли на улицу в сильный мороз, поэтому ребенок переохладился. С маленькими детьми можно гулять лишь до минус 15-ти градусов.
Что касается защиты кожи, в следующий раз за 30 минут до выхода на улицу смажьте лицо ребенка жирным кремом. За это время крем впитается и на поверхности кожи образуется защитная пленка. Выходить на улицу сразу после нанесения крема нельзя – он не успеет впитаться. Повреждение кожи в таком случае неминуемо.
Для защиты губ лучше использовать не гигиеническую помаду, а специальное средство для ухода за сухой, склонной к атопии кожей в виде стика. Это крем на твердой основе. Его можно купить в аптеке.
4. Мой сын – аллергик. Весной, во время цветения деревьев, у него бывают астматические приступы. Но сейчас пыльцы нет, а ребенок на улице все равно кашляет! У него что, развилась аллергия на ледяной воздух? И кашель – один из ее симптомов?
Холод может быть неспецифическим раздражителем, который провоцирует приступ астмы. Как, например, и резкий запах. Однако, если ребенок постоянно кашляет на морозе, по всей видимости, болезнь плохо контролируется лекарствами. Вам нужно обратиться к аллергологу, чтобы усилить базисную терапию. Это позволит избежать приступов. В том числе и на улице.
Впрочем, кашель на холоде может возникать не только у пациентов с астмой, но и у людей с гиперактивностью бронхов. Это состояние нельзя назвать предастмой, но оно способствует ее развитию.
Иногда в возникновении кашля «повинен» вазомоторный ринит – в морозные дни усиливаются выделения из носа. Слизь стекает и по задней стенке гортани, что вызывает рефлекторный кашель. В таком случае полезно проконсультироваться с лором.
А бывает, что кашель – это остаточные явления после ОРВИ. Покашливание может сохраняться довольно долго даже после выздоровления ребенка.
Читайте также
6 советов тем, кто страдает от аллергии на пыль и плесень
Аллергия на тающий снег. Возможно ли такое?
Экзема рук у детей. Клинико-эпидемиологическое исследование населения, направленного в специализированную больницу
Введение
Экзема рук — частая форма экземы. Он характеризуется эритемой, пузырьками и пустулами в острых формах и шелушением и трещинами в хронических формах.1 Критерии его диагноза нечетко определены, и существует множество клинических классификаций экземы рук.2
Есть также разногласия относительно роли играет аллергический контактный дерматит (ACD) и атопический дерматит при экземе рук у детей.Некоторые авторы рекомендуют проведение кожных тестов у всех детей с экземой рук 3, в то время как другие считают, что первопричиной является атопический дерматит, и никаких дополнительных исследований не требуется. 4–6
Целью нашего исследования было установить распространенность кисты рук. Экзема в педиатрической популяции относится к отделению кожной аллергии в нашей больнице, а также для выявления наиболее частых клинических форм экземы рук и аллергенов, участвующих в экзогенных аллергических формах.
Материалы и методы
Мы провели одноцентровое ретроспективное обсервационное исследование, в котором мы рассмотрели случаи всех пациентов в возрасте 0–16 лет, направленных в отделение кожной аллергии Университета Валенсии для оценки экземы рук с помощью патч-тестирование с 1996 по 2016 год.Мы исключили пациентов с экземой рук, у которых была экзема в других местах. Все пациенты, включенные в исследование, прошли стандартную серию патч-тестов Grupo Español de Investigación en Dermatitis de Contacto y Alergia Cutánea (Испанская рабочая группа по контактному дерматиту и кожной аллергии [GEIDAC]), предоставленной Marti Tor® (Барселона, США). Испания), а также продукты, предоставляемые пациентом, и дополнительные тесты в каждом конкретном случае в зависимости от клинических подозрений. Аллергены наносили на спину пациента на здоровую кожу и покрывали на 48 часов камерами AllergEAZE® Finn (Гамбург, Германия).Реакции пластырей оценивали через 48 и 96 часов и оценивали в соответствии с критериями Международной исследовательской группы контактного дерматита (ICDRG).
Окончательный диагноз был основан на результатах кожных исследований, эпидемиологических и клинических параметрах с применением классификации экземы рук, предложенной Агнером и др. 2 (Таблица 1).
Мы сравнили частоту различных форм экземы рук у детей и взрослых. Мы сравнили возраст, пол, распространенность аллергии и распространенность ACD у детей с экземой рук и детей с экземой в других регионах.Мы использовали точный критерий Фишера для сравнения качественных переменных и суммарно-ранговый критерий Уилкоксона для сравнения возраста между группами.
Результаты
С января 1996 г. по декабрь 2015 г. в отделение кожной аллергии было направлено 5985 пациентов, из которых 389 (6,5%) — дети в возрасте 0–16 лет; У 1153 пациентов (19,3%) экзема локализовалась исключительно на руках, из них 42 (3,6%) — дети.
В таблице 2 показаны эпидемиологические характеристики детей с экземой рук и детей с экземой из других регионов.Из 42 детей с экземой рук, обращенных в наше отделение, 25 (59,5%) были девочки и 17 (40,5%) мальчики. Распределение по полу у детей с экземой рук было таким же, как у детей с экземой в других регионах (P = 0,87).
Среднее и стандартное отклонение возраста пациентов с экземой рук составило 10,6 ± 3,9 года, в возрасте от 3 до 16 лет. Не было статистически значимых различий в возрасте между детьми с экземой рук и детьми с экземой из других регионов (P =.66).
Окончательный диагноз, поставленный после проведения кожных проб, был атопический дерматит у 15 пациентов (35,7%), ACD у 14 пациентов (33,3%), везикулярная эндогенная экзема у 6 пациентов (14,3%), гиперкератотическая эндогенная экзема у 5 пациентов (11,9%). %) и раздражающий контактный дерматит у 2 пациентов (4,8%). Распространенность ACD у детей с экземой рук была ниже по сравнению с детьми с экземой в других регионах (39,5%), хотя разница не была статистически значимой (P =.5). Два пациента, которым был поставлен диагноз ACD, также соответствовали критериям атопического дерматита, который не был диагностирован. В таблице 3 показано распределение детей и взрослых, включенных в анализ, по типам экземы рук.
Результаты патч-тестирования оказались положительными у 16 детей (38,1%). Распространенность контактной аллергии была ниже по сравнению с другими детьми, направленными в наше отделение (51,6%), различие, которое не было статистически значимым (P = 0,09).
Чаще всего обнаруживаются аллергены: тимеросал (9 случаев), никель (5 случаев), ртуть (5 случаев) и кобальт (4 случая).В таблице 4 представлен полный список выявленных аллергенов и их актуальность.
Чаще всего поражались области кисти (таблица 5): кончики пальцев (12 случаев, 28,6%), ладони (9 случаев, 21,4%), тыльная поверхность (5 случаев, 11,9%) и боковые поверхности (4 случая, 9,5%). ). В 12 случаях (28,6%) поражение было диффузным, без первичного очага. У пациентов с ACD наиболее частым типом поражения было диффузное (10 случаев, 71,4%), за которым следовали кончики пальцев (2 случая, 14,3%), тыльной поверхности (1 случай, 7,1%) и ладони (1 случай, 7.1%) (таблица 5).
Механизм сенсибилизации у пациентов с ACD был ятрогенным в 8 случаях, косметическим в 2 случаях, использованием перчаток в 2 случаях, использованием игрушек (пластилина) в 1 случае и использованием бижутерии в 1 случае.
Обсуждение
Распространенность экземы рук в педиатрической популяции, направленной на кожное обследование, составляла 10%. Этот показатель немного ниже по сравнению с распространенностью, о которой сообщалось в других исследованиях, проведенных в Испании 7, что, вероятно, было связано с нашим отбором пациентов с исключительным поражением рук.В исследованиях с участием взрослых, в которых отбирались пациенты с экземой только рук, заявленная распространенность была аналогична той, что была обнаружена в нашем исследовании, и варьировалась от 7% до 15% .1,3–6,8
Средний возраст Дети с экземой были аналогичны возрасту остальных детей, направленных на тестирование, с аналогичным диапазоном и охватом всех исследуемых возрастных групп. Точно так же мы не обнаружили различий в распределении экземы по полу между двумя группами. Это согласуется с другими исследованиями, которые показали, что экзема рук проявляется как у детей, так и у взрослых.6,7,9
В целом на эндогенную экзему приходилось 62% случаев. Однако только половина пациентов с эндогенной экземой рук соответствовала критериям диагностики атопического дерматита. Это открытие согласуется с клиническим опытом, поскольку у нас часто есть пациенты с экземой рук, которая не может быть объяснена внешней причиной и не соответствует критериям атопического дерматита. Другие исследования показали более высокую частоту атопического дерматита, 7–9, что может быть связано с теми исследованиями, которые не включали конкретные классификации везикулярной и гиперкератотической эндогенной экземы.
Вторым по частоте диагнозом был ACD, который ставили 1 из 3 детей с экземой рук. Тот факт, что некоторые пациенты с ACD также соответствовали критериям атопического дерматита, подчеркивает важность исключения наложенной аллергии у пациентов с экземой рук и атопическим дерматитом в соответствии с рекомендациями европейских клинических рекомендаций3,10
Основное различие в сравнении. среди взрослых пациентов была низкая распространенность раздражающего контактного дерматита у детей, который является одной из наиболее частых причин экземы рук у взрослых.2 Это может быть связано с тем, что большинство случаев экземы рук из-за раздражающего контакта возникает в результате регулярного использования раздражителей дома или на рабочем месте, что редко встречается у детей. Частое мытье рук или продолжительный контакт с жидкостями также гораздо более распространены среди взрослых2. Еще одним отличием была низкая распространенность атопической экземы рук среди взрослого населения по сравнению с другими эндогенными формами экземы рук. Это согласуется с результатами других исследований на взрослых.2
Аллергены, участвующие в случаях ACD на руках, были аналогичны тем, которые были обнаружены в других исследованиях у взрослых.4,9 Как сообщается в других публикациях по кожной аллергии, 11,12 металлы были типом аллергена, который чаще всего определялся в нашем исследовании.
Тимеросал был наиболее часто определяемым аллергеном. Однако менее половины реакций на тимеросал имели отношение к экземе рук. Причина в том, что тимеросал — консервант, который больше не используется. В нашем исследовании во всех случаях, связанных с реакциями гиперчувствительности к тимеросалу и ртути, использовались антисептические растворы на основе ртути, которые больше не распространяются.В настоящее время аллергии на ртуть или тимеросал, которые играют значительную роль в возникновении экземы рук, встречаются крайне редко, несмотря на то, что именно они являются аллергенами, которые чаще всего выявляются с помощью пластырей у детей и взрослых. Это причина, по которой GEIDAC решил удалить тимеросал из аллергенов, включенных в стандартную серию патч-тестов.13
Никель и кобальт — очень частые аллергены в педиатрической популяции.10,12,14,15 Как и в случае с тимеросал, актуальность сенсибилизации к этим веществам часто сомнительна.16
Новое постановление Европейской комиссии, существенно ограничивающее количество никеля и других потенциально аллергенных металлов, которые могут присутствовать в бижутерии, было принято в 2015 году.17
Таким образом, ожидается, что количество случаев соответствующей чувствительности к никелю в ближайшие годы будет снижаться.12
Канифоль и абитол — клеи, используемые в различных продуктах, таких как обувь, перчатки или перевязочные материалы, и в нашем исследовании они были обнаружены только в случаях, связанных с использованием перевязочных материалов для оказания медицинской помощи.18 Сенсибилизация к канифоли также является маркером аллергии на ароматизаторы, поэтому следует исключить аллергию на ароматизаторы у пациентов с положительным результатом пластыря на канифоль.19 Диаминодифенилметан используется в качестве отвердителя в эпоксидных смолах и при производстве волокон лайкры. В нашем исследовании гиперчувствительность к этому веществу была связана с использованием пластиковых перчаток.
После металлов и адгезивов консерванты были третьим по частоте типом аллергена, обнаруживаемым у детей с ACD с поражением рук.Наиболее подходящими консервантами являются метилхлоризотиазолинон и метилизотиазолинон (MCI / MI). В настоящее время они являются аллергенами, наиболее часто вызывающими аллергические реакции на косметику у взрослых20–22, а в некоторых исследованиях также сообщается о высокой распространенности сенсибилизации у детей23,24. Причина в том, что MCI / MI являются повсеместными веществами, обнаруженными в каждом тип средств по уходу за кожей для детей (влажные салфетки, увлажняющие лосьоны, ароматизаторы) или даже материалы для рукоделия, 24,25 и вызывают высокий уровень диагностических подозрений (рис.1).
В нашем исследовании область руки, которая была задействована чаще всего, была кончиками пальцев, в отличие от других исследований, проведенных у взрослых, где кончики пальцев были задействованы реже, чем ладонь или пальцы.1,9,26 Стоит подчеркнуть, что в большинстве случаев ACD проявляется в нескольких областях руки без четкой границы очагов поражения. Boonstra et al.9 получили аналогичные результаты с гораздо более высокой частотой ACD в случаях, которые не могли быть четко классифицированы на основе первичного очага поражения.Это можно объяснить тем, что аллерген (косметика, повязки, антисептики и т. Д.) Одновременно контактирует с разными анатомическими частями руки, что приводит к отсутствию четкого первичного участка. Таким образом, ACD является более вероятным диагнозом, когда поражения обнаруживаются в нескольких областях руки, а не в одном изолированном месте (ладонь, тыльная сторона, кончики пальцев) .9
В заключение, экзема рук является распространенной проблемой у детей. В целом, эндогенная экзема является наиболее частым типом, хотя только половина пациентов соответствует критериям атопического дерматита.Случаи ACD нередко проявляются в виде экземы рук. Существуют классические аллергены (тимеросал, ртуть, никель и т. Д.), Присутствие которых уменьшается и значение которых при аллергии в настоящее время сомнительно. С другой стороны, есть новые аллергены (ароматизаторы, изотиазолиноны), присутствие которых увеличивается и которые вызывают повышенное подозрение при диагностике аллергии. Каждый ребенок с экземой рук подозреваемой аллергической этиологии должен быть направлен для прохождения эпикутанного пластыря.
Конфликт интересов
Авторы не заявляют о конфликте интересов.
Крапивница и опухоль | Райли Детское Здоровье
Зуд, группировка и размер крапивницы отличают их от других аллергических кожных реакций, таких как атопический дерматит . Крапивница может возникать внезапно как реакция на конкретный триггер (острая крапивница), а также может возникать повторно или в течение длительного времени (хроническая крапивница).
Крапивница может появиться при отеке Квинке (отек более глубоких тканей кожи).Ангионевротический отек обычно не вызывает зуда и обычно возникает вокруг глаз, губ, языка, рук и ног. Дети, у которых есть крапивница с ангионевротическим отеком, чаще страдают рецидивирующей или хронической крапивницей.
Симптомы крапивницы могут длиться от нескольких минут до нескольких месяцев или дольше. Признаки и симптомы крапивницы часто включают:
- Зуд
- Красные выпуклые шишки или рубцы на коже, которые становятся белыми при надавливании (побледнение)
- Внезапное появление и исчезновение этих шишек
Ангионевротический отек (опухоль) может возникать одновременно с крапивницей или отдельно реакция. Симптомы отека Квинке включают:
- Отек вокруг глаз или слизистой оболочки глаз
- Отек рук и / или ног
- Отек рта и / или горла
- Затруднение дыхания
- Судороги желудка
Крапивница может появиться в одной области или по всему телу. Если у вашего ребенка внезапно развивается тяжелая крапивница или ангионевротический отек, возникают затруднения с дыханием, рвота или он теряет сознание, возможно, у него или нее наблюдается анафилаксия , тяжелая аллергическая реакция. Анафилаксия — неотложная помощь . Если вы считаете, что у вашего ребенка сильная аллергическая реакция, немедленно отвезите его в больницу.
Многие факторы могут вызвать у вашего ребенка крапивницу или опухоль. Эти причины могут быть физическими реакциями, аллергическими реакциями или неаллергическими реакциями.
Физические причины включают:
- Холодный
- Тепло
- Давление
- Солнечный свет
- Вибрация
- Вода
Аллергические реакции могут вызвать крапивницу или отек в ответ на:
- Пыльца
- перхоть
- Споры плесени
- Еда
- Наркотики
- Насекомые
К неаллергическим причинам крапивницы относятся:
- Инфекции
- Идиопатические причины (причина не найдена)
- Аутоиммунные состояния
- Прочие условия
Диагностика крапивницы и опухоли
В качестве первого шага к диагностике причины крапивницы и отека врачи-аллергологи из Riley в IU Health спросят о истории болезни вашего ребенка и проведут медицинский осмотр.Основное внимание будет уделено воздействиям, которые могут способствовать возникновению проблемы.
Специалисты
Allery часто проводят оценку, если проблема хроническая (например, у ребенка крапивница ежедневно в течение двух-трех месяцев). Выявить и подтвердить причины хронической крапивницы может быть чрезвычайно сложно, но специалисты по аллергии в Riley в IU Health обучены изучать историю болезни вашего ребенка, чтобы помочь определить возможную причину и направить любые дальнейшие исследования.
В случае острой крапивницы это может быть очевидная пища или вещество, такое как арахис или лекарство, которое действует как спусковой крючок.Острая крапивница может не потребовать дальнейшего обследования или тестирования на аллергию , если только еда не является частью истории болезни или нет анафилаксии.
Если аллерголог вашего ребенка подозревает пищевую аллергию на основании анамнеза вашего ребенка, врач может провести тест на пищевую аллергию и порекомендовать пищевую аллергию для подтверждения диагноза.
Аллергия у детей в сравнении с машиной для мытья посуды
Abstract
ИСТОРИЯ И ЦЕЛЬ: Гипотеза гигиены предусматривает, что воздействие микробов в раннем возрасте вызывает иммунологическую толерантность через иммунную стимуляцию и, следовательно, снижает риск развития аллергии.Несколько распространенных факторов образа жизни и бытовых практик, таких как методы мытья посуды, могут увеличить воздействие микробов. Целью этого исследования было выяснить, связаны ли такие факторы образа жизни с распространенностью аллергии.
МЕТОДЫ: Исследование на основе вопросника 1029 детей в возрасте от 7 до 8 лет из Кируны, на севере Швеции, и Мёльндаля, в районе Гётеборга на юго-западном побережье Швеции. Вопросы об астме, экземе и риноконъюнктивите были взяты из анкеты Международного исследования астмы и аллергии в детстве.
РЕЗУЛЬТАТЫ: Мытье посуды вручную было связано со снижением риска развития аллергических заболеваний (многомерный анализ, отношение шансов 0,57; 95% доверительный интервал: 0,37–0,85). Риск был дополнительно снижен в зависимости от модели доза-реакция, если детям также давали ферментированную пищу и если семья покупала продукты непосредственно на фермах.
ВЫВОДЫ: В семьях, где мыть посуду вручную, аллергические заболевания у детей встречаются реже, чем у детей из семей, которые пользуются посудомоечной машиной в посудомоечной машине.Мы предполагаем, что менее эффективный метод мытья посуды может вызвать толерантность из-за повышенного воздействия микробов.
Что известно по этой теме:
Воздействие микробов в молодом возрасте может предотвратить или снизить риск развития аллергии.
Что добавляет это исследование:
Аллергические заболевания реже встречаются у детей, родители которых мыть посуду вручную, а не в машине, и мы предполагаем, что этот профилактический эффект от аллергии опосредуется повышенным воздействием микробов.
Астма, экзема и аллергические заболевания являются обычными хроническими заболеваниями у детей, и рост их распространенности в конце 20-го века 1 привел к интенсивным исследованиям возможных причин. Первоначально исследования были сосредоточены на отдельных причинах, таких как увеличение автомобильного движения и загрязнение воздуха, 2 сырые здания, 3 или воздействие аллергенов. 4 Однако знания, накопленные в результате большого количества проведенных исследований, показывают, что, вероятно, нет единой причины и простого объяснения.В разных странах и условиях разные факторы риска и защитные факторы астмы и аллергии, по-видимому, взаимодействуют, и влияние этого взаимодействия на конкретного человека зависит от его генетической / эпигенетической предрасположенности. Мы знаем, например, что посещение детских садов в раннем возрасте может защитить от сенсибилизации, но только у детей, не имеющих братьев и сестер. 5 Точно так же нет дополнительного аллергозащитного эффекта у братьев и сестер у молодых людей, у которых есть серологические маркеры более раннего инфицирования вирусом гепатита А, Toxoplasma gondii или Helicobacter pylori . 6 Было также показано, что повышенный риск сенсибилизации у детей от загрязнения воздуха в основном возникает у генетически предрасположенных лиц. 7 Этот сложный интерактивный паттерн иногда затрудняет интерпретацию общих гипотез. Тем не менее, есть несколько факторов защиты от аллергии, которые кажутся активными в большинстве условий, хотя их защитный эффект может различаться в зависимости от взаимодействия с другими факторами окружающей среды. Одним из таких объединяющих факторов является иммуностимуляция за счет раннего воздействия микробов.При раннем воздействии микробов есть как прямые доказательства аллергозащитного эффекта 8 , так и косвенные подтверждения эффекта «доза-ответ». 9 Однако этого защитного эффекта может быть недостаточно для поддержания низкой распространенности аллергии во всех условиях. В Африке и Южной Америке есть много мест, где распространенность аллергии высока, несмотря на среду с множеством возможностей для заражения микробами. 10 Это не означает, что раннее воздействие микробов не важно в этих странах, потому что мы не можем сказать, какой была бы распространенность, если бы воздействие только этого конкретного фактора было снижено или отложено.
Гипотеза гигиены предполагает, что воздействие микробов в молодом возрасте вызывает иммунологическую толерантность через иммунную стимуляцию и, следовательно, снижает риск развития аллергии. В этом эпидемиологическом исследовании мы хотели изучить повседневные схемы воздействия, которые, как предполагается, влияют на воздействие микробов, чтобы проверить, связаны ли эти схемы воздействия с меньшим развитием аллергии у детей. Мы предположили, что существует эффект предотвращения аллергии, связанный с мытьем посуды и диетическими привычками; факторы образа жизни, которые, если они будут доказаны, могут быть использованы для профилактики аллергии в богатых странах.
Методы
В сентябре 2007 года анкета была разослана родителям / опекунам всех детей в возрасте от 7 до 8 лет, проживающих в Кируне или Мёльндале. Кируна — город на севере Швеции; Мёлендаль — неотъемлемая часть Гётеборга, города на юго-западном побережье Швеции. Для оценки распространенности астмы, риноконъюнктивита и экземы использовалась шведская версия опросника Международного исследования астмы и аллергии у детей (ISAAC), 11 с разрешения профессора Бенгта Бьёркстена.
В текущем исследовании диагнозы болезни были определены следующим образом:
Диагноз экземы был основан на ответе на вопрос ISAAC «Был ли у вашего ребенка когда-либо экзема?»
Астму трудно отделить от «эпизодических вирусных хрипов» у детей дошкольного возраста; Чтобы повысить достоверность диагноза астмы (т. е. выбрать пациентов с высоким риском персистирующей астмы), мы включили экзему в определение астмы. 12 — 14 Сообщалось, что у ребенка астма, если были положительные ответы на 2 вопроса ISAAC: «У вашего ребенка когда-нибудь была астма?» и «У вашего ребенка когда-нибудь была экзема?»
Аллергический риноконъюнктивит (АРК) часто трудно отделить от инфекционного ринита у детей дошкольного возраста из-за высокой частоты простудных заболеваний в этой возрастной группе.Таким образом, обозначение ARC в текущем исследовании было основано на симптомах, имевших место в прошлом году; то есть, если они дали положительный ответ на вопрос ISAAC «За последние 12 месяцев у вашего ребенка были проблемы с чиханием, насморком или заложенностью носа, когда он / она НЕ болел простудой или гриппом? ” и хотя бы одно из следующего: «У вашего ребенка когда-нибудь была сенная лихорадка?» или «За последние двенадцать месяцев эта проблема с носом сопровождалась слезотечением и зудом в глазах?», или если симптомы возникли в период с апреля по август (сезон пыльцы в Швеции).
Родительский анамнез аллергии соответствовал «диагнозу врача» астмы, ARC, экземы или пищевой аллергии, как указано в анкете.
«Аллергические заболевания» и «аллергические заболевания» используются в тексте как обобщающие термины для обозначения экземы, астмы или ARC. При использовании в качестве имени переменной в анализе «общая аллергия» соответствует любой из экземы, астмы или ARC на основании вышеупомянутых определений болезни.
Были протестированы пять вопросов, касающихся диеты или пищевых привычек.Ниже приведены переведенные версии вопросов шведской анкеты с последними этапами анализа.
Практика мытья посуды: Вопрос: «Как вы обычно моете посуду?» Отзывы: мытье посуды вручную; посудомоечная машина.
Ферментированная пища: Вопрос: «Ест ли ребенок пищу, содержащую ферментированные овощи (например, квашеную капусту или ферментированный огурец) или другие ферментированные пищевые продукты?» Ответы: никогда / почти никогда; не реже одного раза в месяц.
Продукты с фермы: Вопрос: «Вы иногда покупаете куриные яйца, мясо или непастеризованное молоко прямо с фермы?» Ответы: да; нет.
Домашнее приготовление: Вопрос: «Как часто в течение первого года жизни ребенка ему давали домашнюю еду?» Ответы: никогда / почти никогда; примерно в половине случаев; большую часть времени / всегда.
Грудное вскармливание: Вопрос: «Как долго ваш ребенок находился на грудном вскармливании?» Ответ: продолжительность в месяцах.
«Традиционная кулинария» используется в тексте и анализах как общий термин. Этот термин включает в себя мытье посуды вручную, использование ферментированных продуктов и продуктов с фермы, как определено выше.
Анализ включал 5 основных этапов.
Анализ главных компонентов (PCA) был использован на первом этапе исследования данных.
На втором этапе выбранные закономерности были дополнительно протестированы в одномерном анализе с χ 2 и точным критерием Фишера. Различия также выражаются в виде отношения шансов (OR) с 95% доверительным интервалом (CI).
Третий шаг использовался для определения возможных смешивающих переменных. В трех анализах методом ортогональных частичных наименьших квадратов (OPLS) мы проанализировали возможные связи между всеми независимыми переменными и аллергией, мытьем посуды вручную и традиционной кулинарией, соответственно. Переменные, которые выявили значительную корреляцию как с общей аллергией и мытьем посуды вручную, так и с общей аллергией и традиционной кулинарией, соответственно, были расценены как мешающие.
На четвертом этапе смешивающие факторы были введены в обратные множественные модели логистической регрессии.В эти 2 модели мы также включили родительский анамнез аллергии, содержание домашних животных в младенчестве и код города, поскольку эти переменные были связаны с общей аллергией. Полный список, введенный в обратную модель множественной логистической регрессии, был следующим: история аллергии у родителей, мать или отец, родившиеся в Швеции, образование матери, код города, содержание домашних животных в младенчестве, посещение детских садов, скученность (квадратные метры / количество человек) дома), курение матери во время беременности, мытье посуды вручную (модель 1) или традиционное приготовление пищи (модель 2), соответственно.
На пятом шаге переменные из последних шагов в модели 1 и модели 2 использовались в иерархических моделях множественной логистической регрессии. Иерархическая модель, анализирующая связь между мытьем посуды вручную и различными аллергическими заболеваниями (модель 3), скорректированная с учетом родительской истории аллергии, ухода за детьми в дневное время и содержания домашних животных в младенчестве. Иерархическая модель, анализирующая связь между традиционной кулинарией и общей аллергией (модель 4) с поправкой на родительский анамнез аллергии, посещаемость дневного ухода, содержание домашних животных в младенчестве и отца, родившегося в Швеции.
Программное обеспечение SIMCA (версия 13.0.3; Umetrics AB, Умео, Швеция) использовалось для анализа PCA и OPLS. Переменные центрировались и масштабировались до единичной дисперсии. Программное обеспечение SPSS (версия 22.0.0.0; IBM SPSS Statistics, IBM Corporation) использовалось для перекрестных таблиц и множественных логистических регрессий.
Получено письменное согласие родителей. Исследование было одобрено Комитетом по этике исследований на людях медицинского факультета Гетеборгского университета, Швеция (Dnr 105-07).
Результаты
Из 1838 анкет, розданных в Мёльндале ( n = 1354) и Кируне ( n = 484), 1029 (56%) были возвращены: 717 (53%) из Мёльндала и 312 (64%) из Кируны (таблица 1).Население детей было хорошо сбалансированным по гендерному признаку. Большинство родителей родились в Швеции. Уровень образования, а также наличие у родителей аллергии в анамнезе были несколько выше у матерей, чем у отцов. Три из 4 семей жили в отдельно стоящем / двухквартирном доме или в рядном доме. Почти у всех детей были братья и сестры; большинство детей посещали детские сады. Содержание домашних животных в раннем детстве было обычным делом, о чем сообщалось почти у одной трети детей, тогда как лишь немногие дети подвергались воздействию табачного дыма.
ТАБЛИЦА 1 Характеристики исследуемой популяции
( n = 1029)
Связь между различными переменными воздействия и развитием аллергии была проанализирована с помощью PCA (рис. 1). Одна из наиболее сильных ассоциаций была замечена между мытьем посуды вручную и аллергическим заболеванием (Tot_all). Рисунок показывает отрицательную корреляцию между этими двумя переменными.
РИСУНОК 1 График загрузки
PCA, визуализирующий все включенные переменные по 2 осям: те, у которых наибольшее изменение по горизонтальной (первый компонент) оси, и те, с меньшим изменением по вертикальной оси (второй компонент).Примерно 18% (9,60% + 8,15% = 17,8%) от общей изменчивости описывается моделью. Переменные, расположенные близко друг к другу в одном квадранте, положительно коррелированы. Переменные, расположенные в диагонально противоположных квадрантах, имеют отрицательную корреляцию. Одна из наиболее сильных ассоциаций наблюдается между мытьем посуды вручную (ручная работа) и аллергическими заболеваниями (астма, экзема или ARC, обозначенные на рисунке как Tot_all). На рисунке рука расположена в нижнем левом квадранте, а Tot_all — в правом верхнем квадранте, что указывает на отрицательную корреляцию между этими двумя переменными.
Эта отрицательная корреляция между мытьем посуды вручную и конкретными аллергическими заболеваниями, а также возможные связи между аллергией и другими диетическими и пищевыми привычками были дополнительно проверены в одномерном анализе (Таблица 2). Об экземе в анамнезе сообщили 23% детей, родители которых мыли посуду вручную, тогда как у тех, кто в основном мыть посуду в машине, было 38% ( P = 0,001). Соответствующие показатели для астмы составили 1,7% и 7,3% соответственно ( P =.011). Аналогичная картина наблюдалась для ARC (10,3% и 12,9%), но разница не была статистически значимой ( P = 0,413). Связь между аллергическими заболеваниями и четырьмя другими диетическими привычками, связанными с образом жизни, также представлена в таблице 2. Как употребление ферментированных продуктов, так и покупка продуктов непосредственно на фермах выявили тенденцию к защите от конкретных аллергических заболеваний, но разница была только статистически значимой на глобальном уровне. (т.е. при полной аллергии).
ТАБЛИЦА 2
ОР и 95% ДИ для аллергических заболеваний в связи с пищевыми и диетическими привычками
Мытье посуды вручную может, однако, быть связано с различным образом жизни и социально-экономическими факторами, которые могут влиять на дети, родители которых мыть посуду вручную.Для дальнейшего изучения связи мы скорректировали ковариаты и смешивающие факторы в нескольких моделях логистической регрессии (модель 1 и модель 3), как описано в разделе «Методы». На рис. 2 представлена связь между мытьем посуды вручную и конкретными аллергическими заболеваниями, выраженная в виде скорректированного OR и 95% доверительного интервала. Как показано на рисунке, связь между мытьем посуды руками и аллергическими заболеваниями остается статистически значимой для экземы и общей аллергии, тогда как для астмы наблюдается пограничная значимость.
РИСУНОК 2
Скорректированные OR и 95% CI для экземы, астмы, ARC и общей аллергии (любого из 3 заболеваний) при анализе в отношении метода мытья посуды, используемого в семье. Распространенность экземы и общей аллергии была значительно ниже у детей из семей, которые использовали мытье посуды вручную ( n = 126) вместо мытья посуды в машине ( n = 868), тогда как астма показала пограничное значение. Сложившиеся факторы были скорректированы в иерархической модели множественной логистической регрессии, где в качестве независимых переменных использовались родительский анамнез аллергии, посещение детских садов и содержание домашних животных в младенчестве.
Чтобы оценить возможные связи между аллергическим заболеванием и привычками к приготовлению и мытью посуды, мы создали общий термин «традиционное приготовление пищи» (мытье посуды вручную, употребление ферментированных продуктов или покупка продуктов непосредственно на фермах). Аллергическое заболевание, выраженное в виде общей аллергии, было зарегистрировано 33% тех, кто использовал традиционное приготовление пищи, по сравнению с 46% тех, кто этого не делал ( P = 0,000). Однако традиционная кулинария может быть связана с различными факторами образа жизни так же, как мытье посуды вручную.Поэтому мы скорректировали ковариаты и смешивающие переменные с помощью обратной модели множественной логистической регрессии, как описано в разделе «Методы» (модель 2). На шестом и последнем шаге модели обратной логистической регрессии, которая включала традиционное приготовление пищи, отца, родившегося в Швеции, посещение детских садов, родительскую историю аллергии и содержание домашних животных в младенчестве, традиционная кулинария по-прежнему ассоциировалась со сниженным риском аллергии. (скорректированный OR 0,56; 95% ДИ: 0,41–0,77).
Несмотря на то, что употребление ферментированных продуктов и покупка продуктов на фермах сами по себе не выявили статистически значимых ассоциаций с конкретными аллергическими заболеваниями, при анализе этих привычек вместе с привычками мыть посуду наблюдалась доза-реакция.Для этого анализа мы выбираем общую аллергию в качестве переменной результата с поправкой на вмешивающиеся факторы, как ранее описано в разделе «Методы» (модель 2 и модель 4). В семьях, которые пользовались машинным мытьем посуды, не покупали продукты непосредственно на фермах и не ели ферментированные продукты, об аллергических заболеваниях сообщили 46% детей. Распространенность аллергических заболеваний снижалась с увеличением количества защитных факторов, так что у детей с 2 или 3 защитными факторами она составляла 19% (рис. 3).
РИСУНОК 3
Распространенность общей аллергии (экзема, астма или ARC) в зависимости от количества защитных факторов, указанных для семьи ребенка: то есть количества факторов, включенных в общий термин традиционное приготовление пищи (ручное мытье посуды, использование ферментированные продукты или покупка продуктов на ферме).Различия выражаются в виде скорректированных ОШ и 95% доверительных интервалов, а вмешивающиеся факторы были скорректированы в иерархической модели множественной логистической регрессии с родительской историей аллергии, посещаемостью дневного ухода, содержанием домашних животных в младенчестве и отцом, рожденным в Швеции, в качестве независимых переменных.
Обсуждение
Основным выводом настоящего исследования является связь между аллергией и общими факторами образа жизни с более низкой распространенностью аллергии у детей из семей, которые в основном используют мытье посуды вручную, а не в машине.Эта ассоциация усиливалась, если дети также ели ферментированные продукты или если семьи покупали продукты непосредственно на фермах. Важность этого открытия заключается в том, что в богатых странах существуют общие факторы образа жизни с индивидуальным влиянием, которые могут повлиять на риск развития аллергии у детей. Несколько исследований ранее показали, что проживание на ферме связано с более низким уровнем атопических заболеваний. 15 Однако такие результаты представляют интерес в основном с теоретической точки зрения, поскольку проживание на ферме не является практической рекомендацией для профилактики аллергии.Выводы о том, что аллергия менее распространена в некоторых странах с низким уровнем доходов 10 , не может быть непосредственно использовано в мерах профилактики аллергии, поскольку риски проживания в среде с низкими санитарными стандартами перевешивают любые возможные преимущества с точки зрения защиты от аллергии. Однако с помощью этого исследования мы добавили еще несколько факторов образа жизни к списку факторов, связанных с защитой от аллергии, которые можно было бы использовать в развитых странах. Другие факторы из этого списка (например, включение рыбы в рацион ребенка в раннем возрасте, 16 наличие домашних животных в раннем возрасте, 17 и родительская чистка соски ребенка путем ее сосания) 9 — все это выбор образа жизни это могло быть применено большинством людей.Несмотря на то, что в настоящее время у нас нет веских оснований рекомендовать какие-либо из этих факторов образа жизни для профилактики аллергии, они уже широко используются и чаще всего считаются безвредными.
Низкие стандарты гигиены и повышенное воздействие микробов — общие знаменатели, которые часто наблюдаются в учреждениях с низким уровнем аллергического риска. Как разнообразная микробная флора кишечника 8 , так и измененная микробная флора полости рта 9 связаны с уменьшением частоты возникновения экземы. Существует также обратная зависимость между аллергией и высоким содержанием бактерий в питьевой воде, 18 , и несколько исследований показали, что инфекции в детстве могут предотвратить дальнейшее развитие аллергии. 6 , 19 Факторы, связанные с низким риском аллергии, наблюдаемые во многих средах, например, в развивающихся странах, 10 условий жизни в тесноте, 20 уход за детьми в раннем возрасте, 5 наличие братьев и сестер, 21 Предполагается, что и сельское хозяйство, 22 опосредуются микробной иммунной стимуляцией в раннем возрасте. Такой механизм также может объяснить наши выводы. Ферментация пищевых продуктов действительно является бактериальным процессом, и можно также предположить, что мытье посуды вручную и покупка продуктов питания непосредственно на фермах связаны с повышенным воздействием микробов по сравнению с современной посудомоечной машиной и промышленно обработанными пищевыми продуктами соответственно.Эффективность мытья посуды вручную по сравнению с машинным мытьем была протестирована в 1000 нью-йоркских ресторанах в 1947 году. 23 Несмотря на использование посудомоечных машин с 1940-х годов, они чаще превосходили ручное мытье посуды в снижении содержания бактерий в посуде и столовых приборах. Интересно отметить замечание авторов в обсуждении: «Авторы настоящей статьи считают, что в результате вышеизложенных наблюдений по ручному мытью посуды не будет значительного улучшения качества мытой посуды до тех пор, пока в подавляющем большинстве заведений общественного питания есть эффективные механические или комбинированные механические устройства для мытья посуды.«Более недавнее исследование, проведенное в Бонне, Германия, подтверждает эти результаты. 24 В этом исследовании авторы сравнили различные методы мытья посуды вручную с современными посудомоечными машинами. Они сообщили о широких индивидуальных различиях в методах мытья посуды и эффективности и пришли к выводу, что примерно половина испытуемых не достигла приемлемого результата в отношении уровня чистоты. Кроме того, казалось, что мытье посуды вручную играет важную роль в уменьшении содержания бактерий.Ли и др. 25 изучали эффективность ручного мытья посуды на выживаемость бактерий на столовой посуде. Они пришли к выводу, что эффективность зависит от типа субстрата из органического вещества, формы посуды, силы дезинфицирующего средства и температуры воды для стирки. В частности, казалось, что молочные продукты могут оставаться на посуде на достаточно высоком уровне, чтобы представлять риск для здоровья. Поэтому наше предположение, как обсуждалось выше, что мытье посуды вручную подвергнет членов семьи большему количеству бактерий, чем мытье посуды в машине, является правдоподобным.
Ферментированные пищевые продукты и непастеризованные молочные продукты часто обсуждаются в контексте фермерской жизни и использования пробиотиков, и они, несомненно, приведут к увеличению воздействия микробов. Пробиотики, в частности, вызвали большую исследовательскую активность в последние годы, поскольку считается, что они предотвращают некоторые иммунные расстройства. Несмотря на то, что было проведено несколько интересных исследований пробиотиков в профилактике аллергии, доказательств еще недостаточно, чтобы давать рекомендации по использованию пробиотиков для профилактики аллергии. 26 Вопрос становится еще более сложным, если попытаться выделить возможный аллергопрофилактический эффект непастеризованных молочных продуктов. Эти продукты в основном потребляются людьми, живущими на фермах с животноводством; Таким образом, трудно отличить предотвращающий аллергию эффект общего воздействия микробов, связанный с жизнью на ферме как таковой, от воздействия бактерий, связанного с употреблением в пищу непастеризованных молочных продуктов. 27
Интерпретируя наши результаты, разумно помнить о дизайне наблюдательного исследования.Обратная связь между воздействием и результатом не обязательно является причинно-следственной, и описанный выше механизм является только одним возможным объяснением. Наиболее вероятно, что более низкая распространенность аллергии, наблюдаемая у детей из семей, мыть посуду вручную, связана с факторами образа жизни, но факторы образа жизни, помимо практики мытья посуды, могут иметь значение. Например, переполненное жилище, 20 низкий социально-экономический статус, 28 , 29 и иммиграционный статус 30 — все это факторы, которые были связаны со снижением уровня аллергии в различных исследованиях, и эти факторы также могут быть связаны с методами мытья посуды.Мы использовали многомерный анализ OPLS для проверки данных на наличие искажающих факторов и ковариат, но, несмотря на корректировку таких факторов в моделях логистической регрессии, связи между мытьем посуды вручную и аллергией, а также традиционной кулинарией и аллергией остались, что означает, что возможна причинная связь.
Еще одним ограничением исследования является кросс-секционный, основанный на вопроснике подход к измерению экспозиции. Систематическая ошибка воспоминаний может быть проблемой, и нам не хватает точных данных о воздействии. Мы не можем быть абсолютно уверены в том, что родители имеют в виду, когда говорят, что мыть посуду вручную; относится ли это к текущему статусу или это было их практикой с момента рождения ребенка? Точно так же вопрос о ферментированных продуктах питания может быть неправильно понят, даже если мы привели примеры таких продуктов, и мы не знаем точно, какой тип продуктов питания семьи покупали непосредственно на фермах.Однако этот тип слабости — известное ограничение метода исследования. При интерпретации результатов следует учитывать наблюдательный статус исследования, а также тот факт, что необходимы дальнейшие исследования, прежде чем можно будет сделать какие-либо подробные выводы.
Выводы
Мы обнаружили более низкую распространенность аллергии у детей в возрасте от 7 до 8 лет из семей, которые мыть посуду вручную, а не в машине. Этот эффект усиливался, если они также ели ферментированную пищу или покупали еду непосредственно на фермах.Мы предполагаем, что эти факторы образа жизни уменьшают развитие аллергии за счет увеличения или более разнообразного воздействия микробов, стимулируя иммунную систему к развитию в более терпимом направлении.
Благодарности
Мы благодарим учителей и школьный персонал в Мёльндале и Кируне за помощь в распространении и сборе анкет. Мы также благодарим г-жу Кэролайн Лэндон за ее профессиональную и отличную работу по редактированию и оформлению рукописи.
Сноски
- Принята к печати 19 декабря 2014 г.
- Адресная корреспонденция Биллу Хессельмару, доктору медицины, отделу последующего наблюдения и анализа, Департамент здравоохранения Вестра-Гёталанд, Regionens Hus, SE-405 44, Гётеборг, Швеция. Электронная почта: bill.hesselmar {at} vgregion.se
Д-р Хессельмар принимал участие в планировании и разработке исследования, разработке используемых протоколов, написании рукописи, анализе данных / статистических данных и в интерпретации результатов; Д-р Хике-Робертс принимал участие в планировании и разработке исследования, в разработке используемых протоколов, сборе и обработке данных, а также в написании рукописи и интерпретации результатов; и доктор Веннергрен принимал участие в написании рукописи и интерпретации результатов.
РАСКРЫТИЕ ФИНАНСОВОЙ ИНФОРМАЦИИ: Авторы указали, что у них нет финансовых отношений, имеющих отношение к этой статье, которые следует раскрывать.
ФИНАНСИРОВАНИЕ: Финансируется Академией Сальгренска при Гетеборгском университете и Исследовательским фондом Шведской ассоциации астмы и аллергии. Ни один из источников финансирования не участвовал в разработке, проведении или анализе исследования.
ПОТЕНЦИАЛЬНЫЙ КОНФЛИКТ ИНТЕРЕСОВ: Авторы указали, что у них нет потенциальных конфликтов интересов, о которых следует раскрывать.
ДОПОЛНИТЕЛЬНЫЙ ДОКУМЕНТ: Дополнение к этой статье можно найти на странице e707 в Интернете по адресу www.pediatrics.org/cgi/doi/10.1542/peds.2014-3911.
- Авторское право © 2015 Американской академии педиатрии
Сыпь или покраснение — локализованные
Это симптом вашего ребенка?
- Красная или розовая сыпь на одной небольшой части тела (локализованная)
- Маленькие пятна, большие пятна или сплошное покраснение
- Включает покраснение от раздражения кожи
Причины локальной сыпи или покраснения
- Раздражители .Сыпь только на одном месте обычно вызвана контактом кожи с раздражителем.
- Растения. Многие растения вызывают кожные реакции. Сок вечнозеленых растений может вызвать покраснение.
- Пыльца. Игра в траве может вызвать розовую сыпь на открытых участках кожи.
- Слюна домашних животных . У некоторых людей появляется сыпь, когда их облизала собака или кошка.
- Продукты питания. У некоторых детей появляется сыпь при трении пищи о кожу. Примером могут служить свежие фрукты.У некоторых младенцев крапивница вокруг рта возникает из-за слюнотечения, когда они едят новую пищу.
- Химическая промышленность . Многие продукты, используемые в домашних условиях, могут вызывать раздражение кожи.
- Укус насекомого. Местное покраснение и припухлость — реакция на слюну насекомого. Может быть очень большим без аллергии. Дети часто получают укусы комаров, даже если этого никто не замечает.
- Укус пчелы. Местное покраснение и припухлость — реакция на пчелиный яд. Может быть очень большим без аллергии.
- Целлюлит. Это бактериальная инфекция кожи. Основной симптом — постоянно расширяющаяся красная область. Начинается с разрыва кожи (например, от поцарапанного укуса насекомого). Красная область болезненна на ощупь.
- Другие распространенные причины . См. Раздел «См. Другое руководство по уходу». Здесь перечислены 8 высыпаний, которые вы можете распознать. Если вы подозреваете одного из них, отправляйтесь туда. Если нет, воспользуйтесь этим руководством.
Локализованная сыпь по сравнению с широко распространенной: как решить
- Локализованная означает, что сыпь возникает на одной небольшой части тела.Обычно сыпь бывает только на одной стороне тела. Пример — сыпь на 1 стопе. Исключения: стопа спортсмена может возникать на обеих ногах. Укусы насекомых могут быть разрозненными.
- Широко распространенный означает, что сыпь появляется на больших участках. Примеры — обе ноги или вся спина. Распространение также может быть на большей части поверхности тела. Распространенные высыпания всегда возникают на одинаковых (обеих) сторонах тела. Много вирусных высыпаний на груди, животе и спине.
- Причина широко распространенной сыпи обычно связана с кровотоком.Примерами могут служить высыпания, вызванные вирусами, бактериями, токсинами, пищевой или лекарственной аллергией.
- Причина локализованной сыпи обычно возникает просто от контакта с кожей. Примеры: сыпь, вызванная химическими веществами, аллергенами, укусами насекомых, стригущим лишаем, бактериями или раздражителями.
- Вот почему важно проводить это различие.
Контактный дерматит
Контактный дерматит — частая причина появления сыпи в одной области. Особенно это касается небольшой сыпи, которая не проходит.Контактный дерматит обычно начинается с красных пятен. Может превратиться в волдыри, как при ядовитом плюще. Сыпь зудящая. Контактный дерматит — это аллергическая кожная сыпь. Местоположение сыпи может указывать на причину:
- Ядовитый плющ или дуб: открытые участки, например, руки.
- Никель (металл): везде, где металл касался кожи. (Шея от ожерелья, мочка уха от серег или пальцы от колец. Живот от металлической защелки внутри брюк, запястье от часов или лицо от оправы очков.)
- Дубильные средства для кожи: верхняя часть ступней от обуви или рук от кожаных перчаток
- Консерванты в кремах, лосьонах, косметике, солнцезащитных кремах, шампунях: где применялись
- Неомицин в мази с антибиотиком: где применялся
Когда звонить при сыпи или покраснении — локализованные
Позвоните в службу 911 сейчас
- Не двигается или слишком слаб, чтобы стоять
- Вы считаете, что у вашего ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Пурпурные или кровавые пятна или точки, не относящиеся к травма или трение
- Возраст менее 1 месяца и крошечные водяные пузыри
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Связаться с врачом в течение 24 часов
- Ярко-красная область или красная полоса (но не солнечный ожог)
- Сыпь очень болезненная
- Присутствует лихорадка
- Сильный зуд
- Похоже на фурункул, инфицированную язвочку или другую инфицированную сыпь
- Подросток с сыпью на гениталиях
- Подозрение на болезнь Лайма (бычья сыпь, укус или контакт с клещом)
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не является срочной
Связаться с доктором Dur Часы работы офиса
- Волдыри без ясной причины.Исключение: ядовитый плющ.
- Прыщи (используйте мазь с антибиотиком, пока не заметите)
- Сыпь сгруппирована в полоску или полосу
- Отслаивание пальцев
- Сыпь длится более 7 дней
- У вас есть другие вопросы или проблемы
Самостоятельный уход в домашних условиях
- Легкая локализованная сыпь или покраснение
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при локализованных высыпаниях
- Что следует знать о локализованных высыпаниях:
- Большинство новых локализованных высыпаний возникают в результате контакта кожи с раздражающим веществом.
- Вот несколько советов по уходу, которые должны помочь.
- Избегайте причины:
- Попробуйте найти причину.
- Считайте раздражителями, например, растения (например, вечнозеленые растения или сорняки).Также химические вещества (например, растворители или инсектициды). Раздражители также могут включать стекловолокно или моющие средства. Причиной также может быть новое косметическое средство или новое украшение (например, никель).
- Домашнее животное может быть носителем раздражителя, например, ядовитого плюща или дуба. Кроме того, ваш ребенок может напрямую реагировать на слюну домашних животных.
- Просмотрите список причин контактного дерматита.
- Не используйте мыло:
- Промойте красную область один раз с мылом, чтобы удалить оставшиеся раздражители.
- Тогда не используйте мыло на нем. Причина: мыло может замедлить заживление.
- При необходимости промойте пораженный участок теплой водой.
- Холодные замачивания от зуда:
- Используйте холодную влажную тряпку для мытья посуды или замочите в холодной воде на 20 минут.
- Делайте это каждые 3-4 часа по мере необходимости. Это поможет при зуде или боли.
- Стероидный крем от зуда:
- Если зуд более чем легкий, используйте 1% крем с гидрокортизоном (например, Cortaid).Нанесите на сыпь.
- Рецепт не требуется.
- Используйте 3 раза в день.
- Исключение: Не использовать при подозрении на стригущий лишай.
- Старайтесь не царапать:
- Помогите ребенку не царапать.
- Коротко подстригите ногти.
- Вернуться в школу:
- Детям с локализованными высыпаниями не нужно пропускать детский сад или школу.
- Чего ожидать:
- Большинство этих высыпаний проходят через 2–3 дня.
- Позвоните своему врачу, если:
- Сыпь распространяется или усиливается
- Сыпь длится более 1 недели
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните , обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Сыпь у младенцев и детей
Многие вещи могут вызвать сыпь у младенцев и детей, и часто это не о чем беспокоиться.
Несрочный совет: обратитесь к терапевту, если:
- Ваш ребенок кажется нездоровым, у него сыпь и температура
Информация:
Обновление
Коронавирус (COVID-19): как связаться с GP
По-прежнему важно получить помощь от терапевта, если она вам нужна.Чтобы связаться с вашим терапевтом:
- посетите их веб-сайт
- используйте приложение NHS
- позвоните им
Узнайте об использовании NHS во время COVID-19
Используйте информацию на этой странице, чтобы понять, что делать с сыпью. Но не ставьте себе диагноз — обратитесь к терапевту, если вы беспокоитесь.
Сыпь с лихорадкой
Лихорадка и красные щеки
Кредит:
Лихорадка и ярко-красная сыпь на обеих щеках могут быть синдромом пощечины.Ваш ребенок может простудиться, и сыпь может распространиться на все тело.
Обычно проясняется в течение недели. Детский парацетамол может сбить температуру.
Волдыри на руках, ногах и во рту
Кредит:
Болезнь рук, ягодиц и рта — распространенное детское заболевание, вызывающее волдыри на руках и ногах и язвы на языке. Это также вызывает жар, и ваш ребенок может простудиться.
Обычно проясняется примерно через неделю.Детский парацетамол может сбить температуру.
Розово-красная сыпь
Кредит:
Скарлатина вызывает розово-красную сыпь, которая ощущается как наждачная бумага и выглядит как солнечный ожог.
Обычно начинается с опухшего языка, боли в горле, головной боли и лихорадки.
Немедленно обратитесь к терапевту, если вы подозреваете скарлатину. Лечится антибиотиками.
Красно-коричневая сыпь
Кредит:
Корь обычно начинается с лихорадки, воспаления глаз, чувствительности к светлым и серым пятнам внутри щек.
Через несколько дней на голове или шее появляется красно-коричневая сыпь, которая распространяется по всему телу.
Позвоните своему терапевту, если считаете, что у вас или у вашего ребенка корь.
Сыпь с зудом
Сыпь от тепла
Кредит:
Тепло и пот могут вызывать небольшие красные пятна, известные как потница или тепловая сыпь. Он чешется, поэтому вы можете заметить, что ваш ребенок чешется.
Тепловая сыпь должна исчезнуть без лечения.
Чешуйчатая красная кожа или потрескавшаяся кожа
Кредит:
Зудящая, красная, сухая и потрескавшаяся кожа может быть экземой. Это обычное явление в области коленей, локтей и шеи, но может появиться где угодно.
Поговорите со своим терапевтом, если вы считаете, что у вашего ребенка экзема.
Зудящие пятна на коже
Кредит:
Возникшая зудящая красная сыпь (крапивница) может появиться как аллергическая реакция на такие вещи, как укусы, лекарства или еда.
Обычно она проходит в течение дня или 2.
Поговорите со своим терапевтом, если у вашего ребенка продолжает появляться такая сыпь. У них может быть аллергия на что-то.
Позвоните в службу 999, если у них отек вокруг рта.
Зудящая круглая сыпь
Кредит:
Зудящая кольцеобразная сыпь может быть стригущим лишаем.
Попросите у фармацевта крем или лосьон для лечения стригущего лишая.
Поговорите со своим терапевтом, если он появляется на коже головы вашего ребенка, поскольку, возможно, потребуется лечение лекарствами.
Маленькие пятна и волдыри
Кредит:
Ветряная оспа вызывает появление красных пятен, которые превращаются в волдыри. Они могут вызывать зуд. Со временем они покрываются коркой и отпадают.
У некоторых детей есть несколько пятен, а у других они по всему телу.
Зудящие красные язвы или волдыри
Кредит:
Красные язвы или волдыри, которые лопаются и оставляют твердые золотисто-коричневые пятна, могут быть импетиго.
Язвы или волдыри могут вызывать зуд, увеличиваться в размерах или распространяться на другие части тела. Они часто появляются на лице, руках или около середины тела.
Поговорите со своим терапевтом, если у вашего ребенка импетиго.
Крошечные и очень зудящие пятна
Кредит:
Чесотка вызывается крошечными клещами, которые зарываются в кожу.
Попросите у фармацевта крем или лосьон от чесотки. Все члены семьи нуждаются в лечении одновременно, даже если у них нет симптомов.
Вам следует показать своего ребенка терапевту, если ему меньше 2 месяцев.
Сыпь без температуры и зуда
Белые пятна у младенцев
Кредит:
Маленькие белые пятна (милиумы) часто появляются на лице ребенка в возрасте нескольких дней.
Обычно они проходят в течение нескольких недель и не нуждаются в лечении.
Красные, желтые и белые пятна у младенцев
Кредит:
Выступающие красные, желтые и белые пятна (токсическая эритема) могут появиться у новорожденных после рождения.Обычно они появляются на лице, теле, плечах и бедрах.
Сыпь может исчезать и появляться снова.
Он должен пройти через несколько недель без лечения.
Пятна розового или телесного цвета
Кредит:
Маленькие твердые выпуклые пятна, которые могут появиться на любом участке тела, часто встречаются у детей и известны как контагиозный моллюск.
Лечение не рекомендуется, потому что пятна проходят сами по себе, хотя это может занять больше года.
Красные пятна на ягодицах
Кредит:
Сыпь от подгузников может представлять собой красные пятна на попе ребенка или вокруг всей области подгузника.
Кожа может выглядеть болезненной и горячей. Могут быть пятна или волдыри. Это может заставить вашего ребенка чувствовать себя некомфортно или расстраиваться.
Вы можете купить крем в аптеке, чтобы избавиться от него.
Прыщи на щеках, носу и лбу
Кредит:
Детские прыщи могут появиться в течение месяца после рождения, но обычно проходят через несколько недель или месяцев.
Может помочь умывание ребенка водой с мягким увлажняющим кремом.
Не используйте лекарства от прыщей, предназначенные для детей старшего возраста и взрослых.
Желтые чешуйчатые пятна на коже головы
Кредит:
Колыбель — это когда у ребенка появляются желтоватые жирные чешуйчатые пятна на коже черепа.
Обычно лучше без лечения через несколько недель или месяцев.
Осторожное мытье волос и кожи головы ребенка детским шампунем может помочь предотвратить появление новых пятен.
Последняя проверка страницы: 15 февраля 2018 г.
Срок следующей проверки: 15 февраля 2021 г.
Аллергические реакции на мытье рук
Мытье рук, безусловно, может снизить передачу инфекций, и его следует поощрять. Однако у многих людей, которые моют руки несколько раз в день, например у медицинских работников, на руках появляется сыпь. У 30% медицинских работников появляется сыпь на руках в результате многократного мытья рук.
Мы учим детей в раннем возрасте, что мытье рук является важной частью повседневной гигиены.Мы просим наших детей мыть руки перед едой, после посещения туалета и всякий раз, когда мы думаем, что их руки могут быть грязными, например, после игры на улице.
Мы также слышим от экспертов в области здравоохранения (включая наших врачей), что частое мытье рук может помочь уменьшить распространение микробов, особенно в сезон простуды и гриппа.
Веривелл / Синди Чанг
Симптомы
Люди, у которых появляется сыпь в результате частого мытья рук, могут испытывать симптомы покраснения, шелушения, образования волдырей, трещин и хронического утолщения кожи.Также могут возникнуть боль и зуд.
Эти изменения кожи обычно возникают на тыльной стороне рук, а также в промежутках между пальцами. Кожа на ладонях намного толще и поэтому более устойчива к раздражителям и аллергическим высыпаниям.
Эти высыпания на руках могут возникать в течение всего года, но усиливаются в сухие и холодные зимние месяцы, возможно, в результате использования теплой или горячей воды, что способствует раздражающему действию на кожу.
Причины
У людей, которые моют руки несколько раз в день, сыпь на руках обычно вызвана раздражающим действием.Фактически, в исследовании, в котором участвовали 1300 человек с сыпью на руках, 35% были вызваны раздражением кожи. Около 20% страдали атопическим дерматитом, и только 19% страдали аллергическим контактным дерматитом.
Хотя многие люди винят в появлении сыпи на руках спиртосодержащие средства для мытья рук, эти средства редко вызывают контактный дерматит. Очищающие средства для рук на спиртовой основе могут вызвать жжение и покалывание, но обычно это происходит из-за того, что кожа уже повреждена и раздражена.
Другие причины высыпаний на руках, которые могут усугубиться при мытье рук, включают контактный дерматит, вызванный химическими веществами в мыле и увлажняющих кремах (таких как парабены), и атопический дерматит, ограничивающийся руками и ногами.Взаимодействие с другими людьми
Диагноз контактного дерматита ставится с помощью пластырей, в то время как людям с атопическим дерматитом часто ставят диагноз атопический дерматит в детстве.
Другой формой экземы, которая может ухудшиться при мытье рук, является дисгидротическая экзема (или помфоликс), которая возникает на ладонях и пальцах рук и может быть связана с аллергией или стрессом. Дисгидротическая экзема часто имеет классическое обнаружение небольших шишек и волдырей по бокам пальцев, а также ладоней, которые напоминают пудинг из тапиоки.Взаимодействие с другими людьми
Лечение
Лечение высыпаний после мытья рук включает агрессивное увлажнение, например, в конце рабочей смены и перед сном. На мой взгляд, лучше всего работают увлажняющие кремы на основе мазей, такие как Aquaphor, и другие аналогичные бренды можно найти без рецепта, часто специально помеченные как средства для сухих рук.
Также можно использовать кремы и мази с кортикостероидами для местного применения, особенно если диагноз — контактный дерматит, атопический дерматит или дисгидротический дерматит.Взаимодействие с другими людьми
Профилактика
Профилактика высыпания на руках включает уменьшение раздражающего воздействия многократного мытья рук. Хотя это может показаться трудным или даже невозможным для людей, которым необходимо часто мыть руки, решение состоит в том, чтобы в качестве альтернативы увеличить использование средств для мытья рук на спиртовой основе.
Очищающие средства на спиртовой основе следует использовать, когда целью дезинфекции является дезинфекция, поскольку они вызывают меньшее раздражение кожи, чем повторное использование мыла и воды.
Мытье рук с мылом и водой необходимо производить, когда руки явно загрязнены, и не следует использовать только для дезинфекции рук.
Пищевая аллергия у младенцев — частые реакции и способы их лечения
Если кажется, что у любого другого ребенка, которого вы знаете, есть аллергия на что-то, есть веская причина. Хотя причина еще не решена, исследователи уверены в одном: пищевая аллергия у детей растет.
Поскольку аллергия, как правило, передается в семье, если у вас или у вашего супруга — или у вас обоих — аллергия на что-то (включая пыльцу, плесень или домашних животных), ваш малыш также может иметь повышенный риск аллергии.
Можно ли снизить вероятность развития пищевой аллергии у вашего ребенка? Как узнать, есть ли у вашего ребенка или малыша аллергия на что-либо? А как лечить аллергическую реакцию? Читайте ответы на эти и другие вопросы о пищевой аллергии у младенцев.
Что вызывает пищевую аллергию?
Пищевая аллергия у младенцев возникает, когда иммунная система воспринимает пищу как потенциальную угрозу. Этот чрезмерный иммунный ответ вызывает у вашего ребенка плохую реакцию, которая может варьироваться от легкой до тяжелой.
Если у вашего малыша проблемы с кожей, желудком или дыханием, причиной может быть пищевая аллергия. Согласно исследованию 2018 года, опубликованному Американской академией педиатрии (AAP) в журнале Pediatrics , около 8 процентов детей в США страдают пищевой аллергией.
Это больше, чем десять лет назад, когда около 5 процентов детей в возрасте до 18 лет в США страдали пищевой аллергией, согласно более раннему исследованию Центров по контролю и профилактике заболеваний (CDC).
Каковы симптомы пищевой аллергии?
К счастью или к сожалению, в зависимости от того, как вы на это смотрите, симптомы пищевой аллергии редко бывают незаметными и иногда возникают через несколько минут после еды (но обычно появляются в течение первых 30–120 минут или одного-двух часов после воздействия оскорбительная еда — а в редких случаях от четырех до шести часов или дольше). К ним относятся:
- Крапивница (красные пятна, похожие на укусы комаров)
- Зудящие кожные высыпания (экзема)
- Зудящие, водянистые или опухшие глаза
- Отек кожи
- Отек губ и / или языка
- Чихание
- Свистящее дыхание
- Стеснение в горле
- Затруднение при глотании
- Тошнота
- Рвота
- Боль в животе
- Диарея
- Проблемы с дыханием, головокружение, потеря сознания / обморок.Подобные симптомы возникают только в самых тяжелых случаях и, к счастью, редко; если вы их заметили, немедленно позвоните в службу 911.
Какие продукты чаще всего вызывают аллергические реакции?
Хотя любая пища потенциально может вызвать аллергическую реакцию у детей, некоторые продукты с гораздо большей вероятностью могут вызвать симптомы. На эти девять продуктов приходится около 90 процентов пищевых аллергий:
- Молоко
- Яйца
- Арахис
- Древесные орехи (включая миндаль, бразильские орехи, кешью, каштаны, фундук, фундук, гикори, пекан, фисташки и грецкие орехи)
- Соя
- Пшеница
- Рыба
- Моллюски
- Кунжут
Наиболее распространенными пищевая аллергия в первый год жизни ребенка включает коровье молоко, арахис и яйца.Определенные продукты, особенно арахис (на самом деле бобовые), древесные орехи и морепродукты, являются наиболее частыми триггерами тяжелых реакций.
Примерно 30 процентов детей, страдающих аллергией на арахис, также страдают аллергией на древесные орехи, поэтому посоветуйтесь с педиатром, прежде чем кормить ребенка бутербродом с миндальным маслом на обед.
Когда можно приучать детей к аллергенной пище?
Хотя в течение некоторого времени было принято откладывать кормление детей молочными продуктами до 12 месяцев, яйцами до 2 лет, морепродуктами и орехами до 1–3 лет, данные свидетельствуют о том, что на самом деле нет причин ждать.
В рекомендациях, введенных в 2008 году и подтвержденных в 2019 году, Американская академия педиатрии (AAP) утверждает, что нет никаких доказательств того, что отказ от кормления ребенка этими продуктами после 4-6 месяцев предотвращает аллергию.
Рекомендации частично основаны на исследованиях, показывающих, что введение арахиса (в форме арахисового масла или другой безопасной для употребления арахисовой закуски в этом возрасте) уже с 4 до 6 месяцев может фактически предотвратить аллергию на арахис у младенцев в » высокий риск »за это.
Если у вашего ребенка , а не , тяжелая экзема или другая пищевая аллергия (и поэтому не считается, что у него повышенный риск развития пищевой аллергии), он может свободно есть продукты, содержащие арахис, и другие высокоаллергенные продукты после уже введено мало твердых продуктов, и они переносятся без каких-либо признаков аллергии.
Когда пришло время приучить ребенка к твердой пище, сначала убедитесь, что он пробовал и переносил другие менее аллергенные твердые продукты (например, фрукты, овощи и каши для младенцев).
Каждый раз, когда ваш малыш пробует новую еду, состоящую из одного ингредиента, подождите три-пять дней, прежде чем переходить к другой еде, и следите за возможными аллергическими реакциями, такими как диарея, сыпь или рвота. Если все хорошо, можно постепенно добавлять в рацион ребенка аллергенные продукты.
Всегда предлагайте новые продукты дома, а не в детском саду или в ресторане, и внимательно следите за своим ребенком или малышом на предмет аллергических реакций через один-два часа после еды (что может быть непросто, поскольку может совпадать с дневным сном или перед сном).
Если он кажется обычным, веселым, очаровательным, то он в чистоте. Если вы заметили какие-либо симптомы пищевой аллергии, немедленно обратитесь к педиатру.
Просто убедитесь, что, как и в случае со всем детским питанием, аллергенная пища предоставляется в безопасных для возраста и развития формах и размерах порций. Например, добавляя арахис, используйте арахисовое масло или арахисовую закуску вместо цельного арахиса, так как это может вызвать удушье.
Один из способов кормить ребенка арахисовым маслом — это разбавить небольшое количество арахисового масла, а затем смешать его с йогуртом или хлопьями.AAP запрещает давать цельный арахис детям до 4 лет.
Младенцам с легкой или умеренной экземой рекомендуется пробовать арахисовые продукты и другие продукты с высокой аллергией в возрасте от 4 до 6 месяцев. Конечно, поговорите со своим педиатром о ситуации и потребностях вашего ребенка, прежде чем предлагать ему эти вещи.
Тест на аллергию на арахис рекомендуется детям с тяжелой экземой или аллергией на яйца. Поговорите со своим врачом заранее — примерно в течение 2 или 4 месяцев — так как в идеале вашему ребенку следует давать арахисовое масло, как только в возрасте 6 месяцев начнется прием твердой пищи.Ваш практикующий посоветует вам, как и когда сдать анализ вашему ребенку.
Тяжелая аллергическая реакция (так называемая анафилаксия) на пищу представляет собой чрезвычайную ситуацию, угрожающую жизни, и может быть очень страшной для всех участников. Немедленная медицинская помощь имеет решающее значение, поэтому звоните 911, если симптомы вашего ребенка включают затрудненное дыхание или потерю сознания.
Как диагностируется пищевая аллергия у младенцев?
Если у вашего ребенка есть аллергия на определенную пищу, проконсультируйтесь с педиатром вашего ребенка.
Если ваш врач подозревает пищевую аллергию, он, вероятно, порекомендует поговорить с детским аллергологом, который порекомендует сделать анализ крови (который проверяет наличие антител к аллергии) или кожный укол (нанесение небольшого количества аллергена в кожу). кожа и ищем реакцию) для подтверждения диагноза.
В чем разница между пищевой аллергией и пищевой непереносимостью?
Как отличить пищевую аллергию от пищевой непереносимости? На непереносимость может влиять то, сколько ребенок ест или пьет.При пищевой непереносимости у малыша могут появиться газы и расстройство желудка после того, как он выпьет полную чашку молока (через 12 месяцев). Но при пищевой аллергии прием внутрь даже небольшого количества может вызвать реакцию, которая затрагивает многие части тела.
Более того, в то время как дети с непереносимостью молока могут без проблем есть другие молочные продукты, такие как йогурт, сыр или мороженое (особенно если они не содержат лактозы), дети с аллергией на коровье молоко могут » • не ешьте молочные продукты, не вызывая реакции, а также может иметь аллергию на козье или овечье молоко.
Аллергия — это неправильный иммунный ответ. Это происходит, когда иммунная система атакует вещество (например, пищу), ошибочно полагая, что это вещество является захватчиком. Стремясь защитить организм от вредной пищи, иммунная система вырабатывает гистамин (воспалительное химическое вещество), который вызывает такие симптомы, как зуд и отек.
Непереносимость пищи , с другой стороны, не имеет ничего общего с иммунной системой; это связано с пищеварительной системой.Это происходит, когда организму не хватает одного или нескольких пищеварительных ферментов, необходимых для расщепления ингредиента в конкретной пище. Это вызывает расстройство желудка, такое как газы и вздутие живота.
Сложность в том, что пищевая аллергия и пищевая непереносимость часто приводят к одним и тем же симптомам. Опять же, если вы не уверены, есть ли у вашего ребенка аллергия, детский аллерголог может поставить диагноз с помощью анализов крови или кожи.
Могут ли дети перерасти чувствительность к пище?
Всегда ли у моего ребенка будет аллергия на определенные продукты? Возможно, нет.Большинство младенцев и детей ясельного возраста, страдающих аллергией на молоко, яйца, пшеницу и сою, перерастают их к пятилетнему возрасту. И что удивительно, около 20 процентов детей с аллергией на арахис, которая когда-то считалась пожизненной, перерастают и ее. Однако аллергия на моллюсков обычно длится всю жизнь.
Никогда не экспериментируйте самостоятельно, чтобы определить, нет ли у вашего ребенка аллергии: ваш педиатр или детский аллерголог может провести тест на кормление под наблюдением, чтобы поставить диагноз.
Как лечить аллергическую реакцию?
Как бы вы ни старались, практически невозможно контролировать все, что попадает в рот вашего ребенка или малыша.Вот почему, если у него действительно пищевая аллергия, посоветуйтесь со своим педиатром о возможных средствах лечения.
Возможно, он или она могут порекомендовать иметь под рукой детские антигистаминные препараты (например, Бенадрил), хотя это лекарство не предназначено для детей младше 2 лет и только после одобрения врача. Никогда не давайте ребенку какие-либо лекарства, не посоветовавшись предварительно с врачом.
Если ваш малыш склонен к тяжелым реакциям, ваш педиатр выпишет вам рецепт на предварительно заполненный шприц с адреналином (гормон, который обращает анафилаксию, включая сужение кровеносных сосудов для повышения кровяного давления и открытие дыхательных путей для облегчения дыхания) .
Автоинъектор с низкой дозой адреналина с более короткой иглой доступен специально для младенцев и детей ясельного возраста с весом от 16,5 до 33 фунтов.
Убедитесь, что вы и кто-либо из опекунов вашего малыша всегда знает, где находится инъектор и как им пользоваться. И если вам когда-либо понадобится его использовать, немедленно отвезите ребенка в отделение неотложной помощи для последующего наблюдения, потому что симптомы аллергии могут вернуться.
Потребуются ли моему ребенку прививки от аллергии?
Хорошая новость: пищевая аллергия не лечится прививками от аллергии, которые делают детям от 5 лет и старше только при экологической или сезонной аллергии.
Не очень хорошие новости: единственный способ «вылечить» пищевую аллергию — отказаться от еды. Это означает, что вам нужно стать профессионалом в том, чтобы следить за тем, чтобы ваш ребенок избегал продуктов, на которые у него аллергия, как дома, так и когда он обедает в другом месте.
Советы по обеспечению безопасности ребенка или малыша с пищевой аллергией
Важно, чтобы все лица, ухаживающие за вашим ребенком, знали о его аллергии, как определить, есть ли у него аллергическая реакция, и что делать, если он подвергается воздействию неприемлемой пищи .
Всегда держите под рукой безопасную пищу (особенно, когда вас нет дома) и научитесь читать этикетки на пищевых продуктах (молоко, яйца и другие аллергенные продукты часто упоминаются под другими названиями).
Зарегистрированный диетолог-диетолог может помочь вам разобраться в этих проблемах и разработать блюда, безопасные для вашего малыша.
Может быть страшно иметь ребенка с пищевой аллергией.
